Spontánní a postintervenční regrese HPV infekce děložního čípku
Spontaneous and post-interventional regression of cervical HPV infection
Recent literature sources suggest that 15–20% of all malignant diseases have a viral aetiology. About 5% of these are caused by the human papillomavirus. The presence of papillomavirus is one of the strongest risk factors for development of a cervical pre-cancerous lesion and subsequent cervical cancer. The presented review provides a brief summary and characterisation of risk factors that influence spontaneous and post-interventional regression and persistence of papillomavirus in the cervical area.
Keywords:
cervical cancer – cervical dysplasia – papillomavirus – conisation
Authors:
Viktor Procházka 1
; Valeria Skopelidou 1
; Martina Romanová 1,2
; Jaroslav Klát 1,2
Authors‘ workplace:
Ostravská univerzita, Ostrava
1; Gynekologicko-porodnická klinika FN Ostrava
2
Published in:
Ceska Gynekol 2024; 89(5): 400-404
Category:
doi:
https://doi.org/10.48095/cccg2024400
Overview
Recentní literární zdroje uvádějí, že přibližně 15–20 % všech maligních onemocnění má virovou etiologii, z toho asi 5 % způsobují lidské papilomaviry. Přítomnost a perzistence rizikových typů papilomavirovů je jedním z nejsilnějších rizikových faktorů pro vznik cervikální dysplazie a posléze zhoubného nádoru. Předkládaná práce poskytuje stručný přehled a charakteristiku rizikových faktorů, které ovlivňují spontánní a postintervenční regresi a perzistenci papilomavirové infekce v oblasti děložního čípku.
Klíčová slova:
karcinom děložního čípku – konizace – papilomavirus – dysplazie děložního čípku
Úvod
Předpokládá se, že asi 15–20 % všech maligních onemocnění má virovou etiologii. Z toho asi 5 % způsobují lidské papilomaviry (HPV – human papillomavirus), které jsou současně nejčastější sexuálně přenosnou nákazou (STD – sexually transmitted dis ease) [1,2].
Lidské papilomaviry jsou neobalené dvoušroubovicové DNA viry. Patří do rodu Papillomaviridae. Klasifikujeme je do dvou kategorií. Nízkorizikové typy LR HPV (LR – low-risk) jsou zodpovědné za vznik kožních a anogenitálních bradavic. Vysokorizikové typy HR HPV (HR – high-risk) představují riziko rozvoje přednádorových změn a zhoubných nádorů, a to zejména v orofaryngeální a anogenitální oblasti [1,2].
Cílená antivirová terapie HPV infekce je ve stadiu vývoje. Vysoká prevalence HPV infekce a jimi podmíněná incidence epiteliálních dysplazií zůstává závažným celosvětovým problémem a je zároveň výzkumnou prioritou. Naše publikace prezentuje přehled recentních poznatků zaměřených na rizikové faktory ovlivňující spontánní regresi HR HPV infekce děložního čípku a regresi HR HPV infekce u pacientek po konizaci.
Spontánní regrese HPV infekce
Během svého života se s HPV infekcí setkává 50–80 % všech sexuálně aktivních žen ve věku 18–30 let. Období největší metaplastické aktivity v oblasti transformační zóny (tj. typická lokalizace vzniku dysplazie) se shoduje s největším rizikem vzniku infekce. Začíná v období puberty a následně klesá po nástupu menopauzy. Prevalence HPV infekce po 30. věku života prudce klesá, a to díky imunitně podmíněné odpovědi organizmu, která vede ke spontánní regresi [3–6].
Definice regrese HPV infekce není jednotná. Nejčastěji kliniky uznávaná definice je provedení alespoň dvou konsekutivních negativních stěrů pro daný typ HPV v časovém odstupu více než 6 měsíců. Pokud ke spontánní regresi infekce nedochází, podmiňuje přirozené chování viru vznik lehké dysplazie děložního čípku (LSIL – low-grade squamous intraepithelial lesion). Většina lehkých dysplazií spontánně regreduje do 2 let od primárního záchytu. Později předpoklad spontánní regrese klesá. Další perzistence HR HPV virové infekce vede k prohloubení dysplaztických změn a vzniká středně těžká až těžká dysplazie (HSIL – high-grade squamous intraepithelial lesion). Dlouholetá perzistence HR HPV pak vytváří příznivé lokální prostředí pro vznik zhoubného nádoru (obr. 1) [7].
Faktory ovlivňující spontánní vývoj HPV infekce
Histopatologický nález
Lehké dysplazie děložního čípku mají tendenci regredovat do 2 let od primoinfekce (75 %). K progresi ve středně těžkou až těžkou dysplazii dochází pouze u 3–5 % pacientek. Se závažnosti dysplazie se výskyt spontánní regrese snižuje. Střední cervikální dysplazie spontánně regreduje v 30–50 %, těžká dysplazie pak jenom v 1–30 %. Naopak progrese v závažnější histotyp u středních dysplazií dia gnostikujeme asi u 15 % pacientek. Nejvíce pozornosti vyžaduje sledování vývoje těžké dysplazie. Zde je výskyt progrese do cervikálního karcinomu do 5 % během 1 roku a 20 % do 5 let [8,9].
Ve studii kolektivu Petry et al. bylo zjištěno, že výskyt regrese HPV infekce byl asi 2krát rychlejší u skupiny žen, u nichž provedli bio psii suspektní cervikální léze, než tomu bylo u kontrolní skupiny bez bio psie (regrese 61,7 vs. 46,3 %). Důvodem je pravděpodobně bio psií podmíněná lokální zánětlivá reakce a akcelerace imunitní odpovědi, které vedou k spontánnímu clearance HPV infekce [10].
Velikost léze
Studie Cortés-Alaguero et al. považuje velikost dysplastické léze za negativní prediktivní faktor regrese HPV infekce. Léze o rozsahu > 50 % z celé plochy cervixu měly signifikantně vyšší frekvenci perzistence HPV infekce a progrese v těžší stupeň dysplazie, než je tomu u méně rozsáhlých lézí [8].
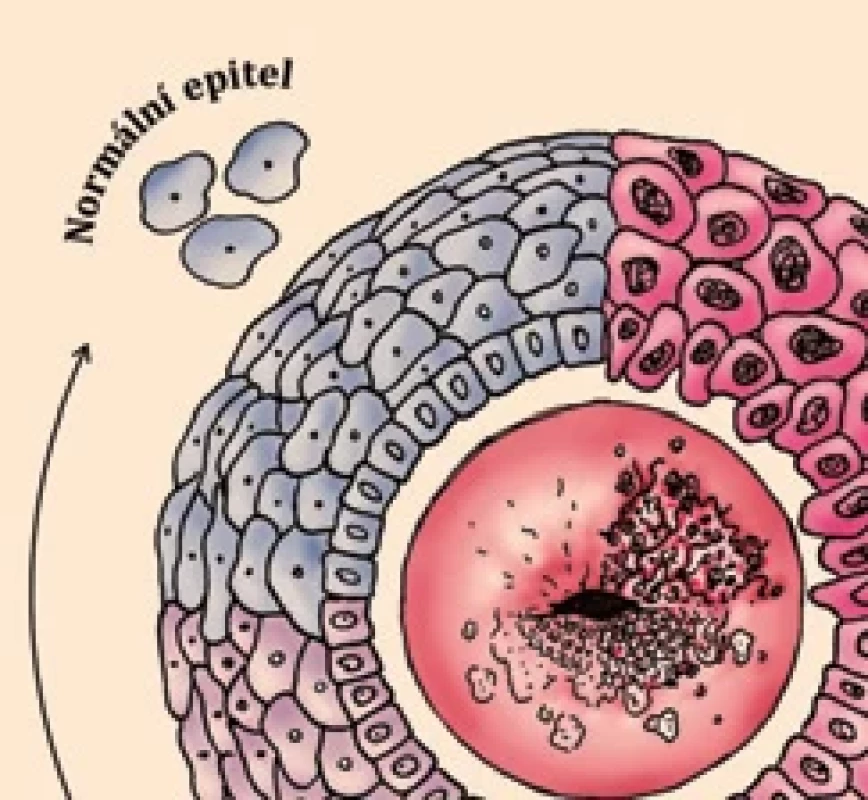
HPV – human papilloma virus/lidský papillomavirus
Typ HPV infekce
Nejvíce rizikovým a agresivním typem HR HPV je typ 16. Studie Trimble et al. zahrnující 100 žen ukázala, že léze asociované s infekcí HPV 16 mají významně menší pravděpodobnost spontánní regrese, než je tomu u infekcí jinými typy HR HPV (OR 0,342). Podobné závěry publikovala studie Nourrisson et al., z jejichž výsledků vyplývá, že léze způsobené jiným typem HR HPV, než je HPV 16, mají až 3–5krát větší pravděpodobnost spontánní regrese. Také v případě koinfekce HPV 16 s dalšími virovými vysokorizikovými genotypy byl výskyt spontánní regrese až o třetinu menší. Uvádí se, že zejména HPV typy 51, 52, 56 a 58 významně zvyšují patogenitu HPV 16, což se připisuje jejich společným bio logickým vlastnostem [11,12].
Virová nálož
Studie Liu et al. sledovala korelaci množství virové nálože na vývoj HPV infekce. Vysoká virová nálož (≥ 1 000 relativních světelných jednotek) je ve srovnání s nízkou virovou náloží HPV virů nezávislým rizikovým faktorem pro vznik CIN 1 (OR = 3,568; 95% CI 1,164–10,941; p = 0,026), CIN 2 (OR = 6,939; 95% CI 1,793–26,852; p = 0,005), CIN 3 (OR = 7,052; 95% CI 2,304–21,586; p = 0,001) [13].
Životný styl (kouření a sexuální chování)
Aktivní i pasivní kouření vede k prohloubení lokální i systémové imunosuprese. Umožní tak dlouholetou perzistenci HPV infekce potřebnou ke vzniku dysplastických změn. Dle studie Giuliano et al., perzistovala HPV infekce u kuřaček signifikantně déle, než tomu bylo u žen, které nikdy nekouřily (medián 8,5 vs. 10,7 měsíců). Ženy, které kouřily > 6 let, měly o 40–60 % nižší pravděpodobnost spontánní regrese HPV infekce [14].
Studie Shew et al. pokládá sexuální monogamii za sociální faktor spojený s rychlejší regresí dysplastických změn a HPV infekce. Kohorta monogamních žen byla srovnávaná s kohortou žen, která měla v době infekce častěji nechráněný pohlavní styk s různými muži (HR 5,52; 95% CI 3,28–9,30). Se sexuálním chováním je úzce spjatá problematika STD. Dle práce Shew et. al. vyplývá, že čas do clearance HPV infekce je významně kratší v případě monoinfekce HR HPV oproti skupině žen s koinfekcí Chlamydia trachomatis (medián 333 vs. 96 dní) či Trichomonas vaginalis (436 vs. 172 dní) [15].
Vaginální mikrobio m
Zastoupení jednotlivých mikroorganizmů a jejich kvantum ve vaginálním fluoru (tj. vaginální mikrobio m) se jeví jako významný prediktivní faktor regrese HPV. I proto prochází výzkumy zaměřené na korelaci dysplazie čípku a vaginální mikrobio m renezancí. Studie Mitra et al., která zahrnovala 87 adolescentních žen, sleduje korelaci detekce jednotlivých typů Lactobacilů a anaerobních bakterií (Megasphera, Prevotella, Gardnerella) s výskytem regrese HPV infekce. Ukazuje, že predominance Lactobacillus spp. (zejména Lactobacillus crispatus a iners) ve vaginálním mikrobio mu pozitivně koreluje se spontánní regresí HPV infekce během 12 měsíců od infekce. Naopak signifikantně delší interval do regrese HPV byl patrný v případě deplece Lactobacillus spp. (p = 0,012) a detekce sledovaných anaerobních bakterií (p = 0,010) [16].
Očkování proti HPV
Recentní prospektivní studie Pruski et al. na 60 HR HPV pozitivních pacientkách sledovala během 2letého období korelaci perzistence HPV infekce a vakcinace nonavakcínou. Očkovaná skupina vykazovala nižší výskyt perzistence HPV infekce (23,5 %) proti kontrolní skupině bez vakcinace (88,9 %; p < 0,001). Závěry studie na relativně malém počtu pacientek predikují možný terapeutický efekt očkování proti HPV. Na druhé straně je nutno přičíst příznivému výsledku studie i nemalý podíl koincidence spontánní regrese [7].
Imunosuprese
Dle studie Bowden et al. je imunosupresivní terapie idiopatických střevních zánětů (ulcerózní kolitida, Crohnova choroba) silně asociována s perzistencí HPV infekce, výskytem různých stupňů dysplazie děložního čípku či zhoubného nádoru děložního čípku. Konsenzuální výsledky uvádí studie Wadstrom et al., která je zaměřena na problematiku imunokompromitovaných pacientek. U skupiny žen s revmatoidní artritidou bylo patrné vyšší riziko vzniku LSIL (HR 1,53) a HSIL (HR 1,39) ve srovnání se zdravou populací [17]. Avšak metaanalýza Bowden et al., která sledovala vztah mezi vznikem cervikální dysplazie HR HPV lézí a imunosupresivní léčbou systémového lupus erythematodes a revmatoidní artritidy, předchozí výsledky nepotvrdila [18].
Liu et al. sledovali korelaci přítomnosti koinfekce virů HIV a HPV. HIV pozitivní pacientky měly vyšší riziko infekce HPV (HR 2,64; 95% CI 2,04–3,42) a nižší pravděpodobnost spontánní regrese (HR 0,72; 95% CI 0,62–0,84) proti zdravým ženám. HIV infekce byla dále spojena s vyšším výskytem HSIL (HR 1,32; 95% CI 1,1–1), a to především z důvodu zvýšené perzistence HPV infekce. V kohortě pacientek s koinfekcí HIV a HPV byla také prokázána vyšší incidence karcinomu děložního čípku (RR 4,1; 95% CI 2,3–6,6) [19].
Regrese HPV infekce po konizaci
Cílem konizace je odstranění dysplastického epitelu jako následku perzistence HPV infekce. Chirurgická excize navíc akcentuje zánětlivou imunitní odpověď v místě výkonu, snižuje virovou nálož a může vést k definitivní regresi HPV infekce.
Obecně se za kontrolní test úspěšné chirurgické léčby cervikální dysplazie a HPV infekce považuje kombinace HPV testu a cytologického stěru 6 měsíců po konizaci.
Prevalence perzistence HPV infekce po konizaci se pohybuje mezi 8 a 25 % [20]. Incidence rekurence dysplazie čípku po excizní léčbě se vyskytuje u 7–25 % pacientek. Největší výskyt relapsu vzniká do 2 let po léčbě. Riziko rekurence je patrné jak u žen s pozitivními resekčními okraji (16–23 %), tak i u žen s intaktními okraji (5 %). K relapsu dysplazie mají více sklony ženy s vícečetnými satelitními a endocervikálními lézemi [21].
Nelze opomenou fakt, že se rekurence dysplazie děložního čípku vyskytují jednak v místě předchozí nemoci, tj. na čípku, ale také v pochvě, na vulvě a v anální oblasti. Riziko vzniku karcinomu čípku děložního v období do 20 let po konizaci je 6krát vyšší oproti zdravým ženám [22].
Faktory ovlivňující vývoj HPV infekce po konizaci
Velikost léze
Zhang et al. vyhodnocovali velikost léze na základě počtu postižených kvadrantů. Studovaná kohorta byla rozdělena do dvou podskupin, a to na kohortu s postižením pouze 1–2 kvadrantů a kohortu s postižením 3–4 kvadrantů. Ačkoli většina těžkých dysplazií postihovala více kvadrantů než lehké a středně těžké dysplazie (p = 0,027), nebyla zjištěna signifikantní korelace mezi počtem postižených kvadrantů a perzistencí nebo rekurencí nemoci (p = 0,398) [23].
Endocervikální postižení
Autoři studií Spinillo et al. a Zeng et al. došli ve svých závěrech ke konsenzu, že přítomnost endocervikální dysplastické změny významně zvyšuje riziko perzistence léze a HPV infekce po konizaci (OR 2,35; 95% CI 1,16–4,77). Dle Jia et al. je endocervikální postižení rizikovým faktorem i pro progresi léze (OR 17,71; 95% CI 4,05–77,51) [24–26].
Typ HPV infekce
Metaanalýza provedená Zhang et al. identifikovala signifikantně pozitivní vliv na perzistentní infekci HPV 16 po konizaci ve srovnání s jinými typy HPV (OR 1,967; 95% CI 1,232–3,140; p = 0,005). Výsledky Ding et al. ukazují, že nejčastěji perzistujícími typy HPV po konizaci jsou 16, 33 a 52 s odpovídajícími hodnotami HR 3,61; 2,62 a 1,61 [27,28].
Význam resekčních okrajů
Negativní resekční okraje jsou potenciální prediktor úspěšnosti léčby, avšak vzhledem k možnému výskytu multifokálních lézí je jeho spolehlivost omezena.
Přítomnost pozitivních resekčních okrajů v konizátu zvyšuje riziko perzistence HPV infekce. Zeng et al. ve své práci uvádějí, že pravděpodobnost perzistence léze je v případě negativních okrajů konizátu 2–24 %, zatímco v případě pozitivních okrajů toto riziko dosahuje 30–60 %. Studie Ding et al. souhlasně potvrzuje vyšší riziko perzistence nemoci u pozitivních okrajů (OR 2,28; 95% CI 1,72–3,02). Obdobné shodné výsledky uvádí metaanalýza Zhang et al., kde byla patrná pozitivní korelace mezi absencí negativních resekčních okrajů a perzistencí HPV infekce (OR 1,309; 95% CI 1,068–1,603) [24,27–30].
Věk
Vztah mezi menopauzou a perzistencí HPV infekce byl zkoumán v retrospektivní práci So et al. na 160 pacientkách. Autoři studie prezentují významně vyšší podíl postmenopauzálních žen po 50. roce věku ve skupině s perzistující HR HPV infekcí po konizaci (OR 5,08; 95% CI 1,93–13,36; p = 0,001). Závěrem je tedy konstatování, že vyšší věk je faktor spojený s rizikem postintervenční perzistence papilomavirové infekce [31].
Životný styl (kouření)
Ding et al. ve své retrospektivní studii identifikují kouření jako rizikový faktor rekurence HPV infekce a cervikální dysplazie u pacientek po konizaci (HR 3,17; 95% CI 2,27–4,43) [27].
Proto se domníváme, že přestat kouřit nebo minimálně redukovat kouření by mělo být součástí každého doporučení pro pacientku kuřačku s cervikální dysplazii po konizaci.
Očkování proti HPV
Metaanalýza Di Donato et al. uvádí, že rekurence těžkých dysplazií děložního čípku je nižší u skupiny žen vakcinované v čase excizního výkonu oproti neočkovaným ženám (OR 0,35; 95% CI 0,21–0,56; p < 0,0001). Avšak v souvislosti s perzistencí HPV infekce po konizaci nebyl patrný signifikantně významný efekt (OR 0,84; 95% CI 0,61–1,15; p = 0,28) [32].
Imunosuprese
Studie, které zkoumají korelaci imunosuprese a perzistence HPV infekce, sledovaly rizikové kohorty žen, např. s HIV infekcí, s hematologickými malignitami, dále pacientky na imunosupresivní léčbě nebo u osob po orgánových transplantacích. Výsledky studie Ding et al. označují imunosupresi za faktor, který jednoznačně zvyšuje riziko perzistence HSIL po konizaci (HR 1,96; 95% CI 1,33–2,91) [27].
Závěr
V ČR ročně dia gnostikujeme přibližně 800 nových pacientek s karcinomem čípku a téměř 400 pacientek v důsledku tohoto nádoru umírá. Podstatnou část těchto nemocných tvoří relativně mladé ženy v reprodukčním věku.
Perzistence vysokorizikových HPV infekcí je hlavním rizikovým faktorem pro vznik přednádorových lézí a posléze zhoubného nádoru děložního čípku jakožto preventabilního onemocnění.
Sources
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2024 Issue 5
-
All articles in this issue
- Advantages of next-generation sequencing (NGS) in the molecular classifi cation of endometrial carcinomas – our experience with 270 cases
- Language defi cit in boys with autism spectrum disorder in relation to maternal reproductive health, endocrine disruptors, and delivery method
- Labor induction outcomes with vaginal misoprostol in high-risk pregnancies at a tertiary center in the metropolitan region of Rio de Janeiro, Brazil
- Evaluation of cytokine immunostaining in ovarian neoplasms and endometriomas
- Relationship between endometriosis and vaspin RS2236242 gene polymorphism
- Successful pregnancy in a conserved uterus following hemi-hysterectomy in a case of uterus didelphys
- Trisomy 16 mimicking hydatidiform mole
- Spontaneous and post-interventional regression of cervical HPV infection
- Intrahepatic cholestasis of pregnancy
- Interlabial masses in newborn girls
- Pregnancy care and perinatal outcomes in pregnant women with a shunt for hydrocephalus
- Inherited thrombophilia and risk of venous thromboembolism in females in association with contraceptive use
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Intrahepatic cholestasis of pregnancy
- Spontaneous and post-interventional regression of cervical HPV infection
- Advantages of next-generation sequencing (NGS) in the molecular classifi cation of endometrial carcinomas – our experience with 270 cases
- Inherited thrombophilia and risk of venous thromboembolism in females in association with contraceptive use
