HELLP syndrom a HELLP-like syndrom u těhotných s covid-19 – kazuistiky
HELLP syndrome and HELLP-like syndrome in pregnancies with covid-19 – case reports
Objective: We present two case reports of severe course of covid-19 in pregnancy demonstrating similarity between covid-19 and HELLP syndrome. Case report: The first case report describes an asymptomatic course of covid-19 accompanied by elevation of liver enzymes and lactate dehydrogenase but low ratio of angiogenic biomarkers. No severe pregnancy complication occurred. All laboratory results had normalized after recovering from covid-19. The second case report describes a patient with elevated liver enzymes and lactate dehydrogenase which preceded a respiratory failure. Furthermore, one of the most feared complication of pregnancy occurred, namely hepatic rupture. After a delivery, the condition of the patient had been improving only slowly. It is not clear whether this condition represented a severe course of covid-19 or a concurrence of covid-19 and HELLP syndrome. Conclusion: A severe course of covid-19 in pregnancy may cause a diagnostic dilemma for its similarity between covid-19 and a specific complication of pregnancy – HELLP syndrome. This might lead to an unnecessary intervention and iatrogenic prematurity or underestimation of symptoms and delayed diagnosis of HELLP syndrome.
Keywords:
HELLP syndrome – COVID-19 – HELLP-like syndrome
Autoři:
Čivrná J. 1; Skanderová D. 2; Ehrmann J. 2; Pilka R. 3
Působiště autorů:
Gynekologicko-porodnické oddělení, Nemocnice AGEL Šternberk
1; Ústav klinické a molekulární patologie, LF UP a FN Olomouc
2; Porodnicko-gynekologická klinika LF UP a FN Olomouc
3
Vyšlo v časopise:
Ceska Gynekol 2021; 86(4): 236-241
Kategorie:
Kazuistika
doi:
https://doi.org/10.48095/cccg2021236
Souhrn
Cíl práce: Prezentujeme dvě kazuistiky závažného průběhu nemoci covid-19 v těhotenství a poukazujeme na podobnost s HELLP syndromem. Kazuistika: V první kazuistice popisujeme pacientku, u které došlo během symptomatické nemoci covid-19 k elevaci jaterních testů a laktátdehydrogenázy, ale poměr angiogenních markerů byl nízký. Nedošlo k žádné závažné těhotenské komplikaci. Po zotavení se z nemoci covid-19 se upravily i všechny laboratorní parametry. U pacientky popsané v druhé kazuistice byla také zjištěna elevace jaterních testů a laktátdehydrogenázy. Následně došlo k rozvoji respiračního selhání. Stav byl komplikován i jednou z nejzávažnějších komplikací – rupturou jater. Po porodu se celkový stav pacientky upravoval jen pomalu. Není zcela zřejmé, jestli se jednalo pouze o závažný průběh nemoci covid-19 nebo o covid-19 probíhající současně s HELLP syndromem. Závěr: Závažná forma nemoci covid-19 v těhotenství může činit diagnostické rozpaky právě pro svoji podobnost se specifickou těhotenskou komplikací – HELLP syndromem. To může vést ke zbytečné intervenci a iatrogenně způsobené prematuritě, nebo naopak k podcenění příznaků a opožděné diagnóze HELLP syndromu.
Klíčová slova:
HELLP syndrom – COVID-19 – HELLP-like syndrom
Úvod
V březnu roku 2020 byla infekce novým typem koronaviru SARS-CoV-2 vyhlášena za celosvětovou pandemii. Virus SARS-CoV-2 je RNA koronavirus způsobující onemocnění zvané covid-19, poprvé pozorované koncem roku 2019 v čínském městě Wu-Chan.
Infekce je někdy zcela bezpříznaková nebo způsobuje jen mírné chřipkové symptomy, ale v 15 % případů vede k závažné respirační insuficienci nebo k multiorgánovému selhání [1].
Přestože je covid-19 primárně respirační infekcí, mívá často významné systémové důsledky zahrnující onemocnění ledvin, trombocytopenii a poškození jater. Tyto znaky a projevy SARS-CoV-2 infekce se považují za důsledek vazokonstrikce, která je vyústěním dysfunkce renin-angiotenzinového systému [2].
Elevace jaterních enzymů, laktátdehydrogenázy (LDH) a proteinurie jsou běžné nálezy nejen u kriticky nemocných, ale i u pacientů s mírnější formou nemoci covid-19 [3].
Závažné důsledky mohou nastat u těhotných, kdy zhoršení jaterních funkcí, zvýšení hladiny LDH a proteinurie mohou imitovat jednu z nejzávažnějších komplikací těhotenství – těžkou preeklampsii a HELLP syndrom.
HELLP syndrom se vyskytuje buď v kombinaci s klasickými příznaky preeklampsie (hypertenze, proteinurie, otoky, retence tekutin), anebo bez těchto známek jako zcela odlišný klinický stav, který se nejčastěji projevuje bolestí hlavy, poruchou vizu, bolestí v epigastriu, případně nauzeou a zvracením. Typickým laboratorním nálezem je právě hemolýza, elevace jaterních testů a trombocytopenie [4].
Přibližně u 4–8 % žen je jejich těhotenství komplikováno těžkou preeklampsií. HELLP syndrom je vzácný. Jeho incidence se v ČR odhaduje do 0,5 % těhotenství. Většina žen s HELLP syndromem má zároveň přítomny známky preeklampsie, tj. hypertenzi a proteinurii, ale až u 20 % žen mohou tyto známky chybět [4].
U HELLP syndromu se používají dva klasifikační systémy: Tennessee a Mississippi. Klasifikace Mississippi dělí HELLP syndrom dle laboratorních hodnot do tří tříd. U pacientek zařazených do kategorie III. třídy se onemocnění většinou rozvine pouze v mírné formě. Nicméně závažnost HELLP syndromu nemusí plně korespondovat s počtem trombocytů ani s hladinou transamináz a hladina trombocytů nemusí korelovat s tíží postižení jater [4].
Syndrom HELLP může být buď kompletní (při pozitivitě všech tří laboratorních nálezů), anebo parciální (při pozitivitě dvou nebo jednoho příznaku).
Před porodem je možná pouze symptomatická terapie. Kauzální terapii představuje samotné ukončení těhotenství.
Infekce covid-19 se může projevit znaky, které jsou společné pro preeklampsii a HELLP syndrom. To může vést k nesprávné diagnóze preeklampsie či HELLP syndromu a následně k iatrogennímu předčasnému porodu [3].
Definitivní stanovení diagnózy je zřejmě možné až po porodu. Zatímco příznaky u HELLP syndromu se začnou zmírňovat 24–72 hod po porodu, příznaky u infekce covid-19 jsou pravděpodobně na ukončení těhotenství nezávislé [5]. HELLP-like syndrom sám o sobě proto není indikací k dřívějšímu ukončení těhotenství, protože nejspíše není placentární komplikací a může spontánně vymizet po zotavení se ze závažné pneumonie [2].
Kazuistika 1
Pacientka, 37letá septigravida, tercipara, byla přijata ve 27. týdnu těhotenství pro klidovou dušnost, zhoršenou 2 dny po pozitivním PCR (polymerase chain reaction/polymerázová řetězová reakce) testu na přítomnost onemocnění covid-19.
V osobní anamnéze byly tři spontánní nekomplikované porody a tři spontánní potraty v prvním trimestru. Nynější těhotenství probíhalo nejdříve bez komplikací. Následně si pacientka začala stěžovat na asi týden trvající celkovou slabost, bolest kloubů a svalů, kašel a dušnost. Příznaky postupně progredovaly, kašel ji budil i v noci a byla klidově dušná. Saturace O2 byla 95 %. Pacientka byla kardiopulmonálně kompenzovaná (krevní tlak 106/69 mmHg, pulz 110/min) a afebrilní. Poslechově byla diagnostikována oboustranná pneumonie.
Během hospitalizace dominoval ze subjektivních potíží úporný kašel, který se dařilo tlumit jen částečně, a objevily se děložní tonizace, které byly spíše jen reakcí na úporný kašel a k jejich zklidnění postačovala magnezioterapie. Třetí den hospitalizace došlo u pacientky k akutnímu respiračnímu selhání s hyposaturací, tachypnoí a nárůstem potřeby oxygenoterapie. Byla zavedena vysokoprůtoková nazální oxygenoterapie s uspokojivým efektem.
Šestý den hospitalizace a osmý den po pozitivním testu na covid-19 došlo k významné elevaci jaterních transamináz a LDH (tab. 1). Pacientce byla nasazena hepatoprotektiva s dobrým efektem. Postupně docházelo k celkovému zlepšování stavu i laboratorních parametrů.
Tab. 1. Laboratory findings in the patient described in case report 1.
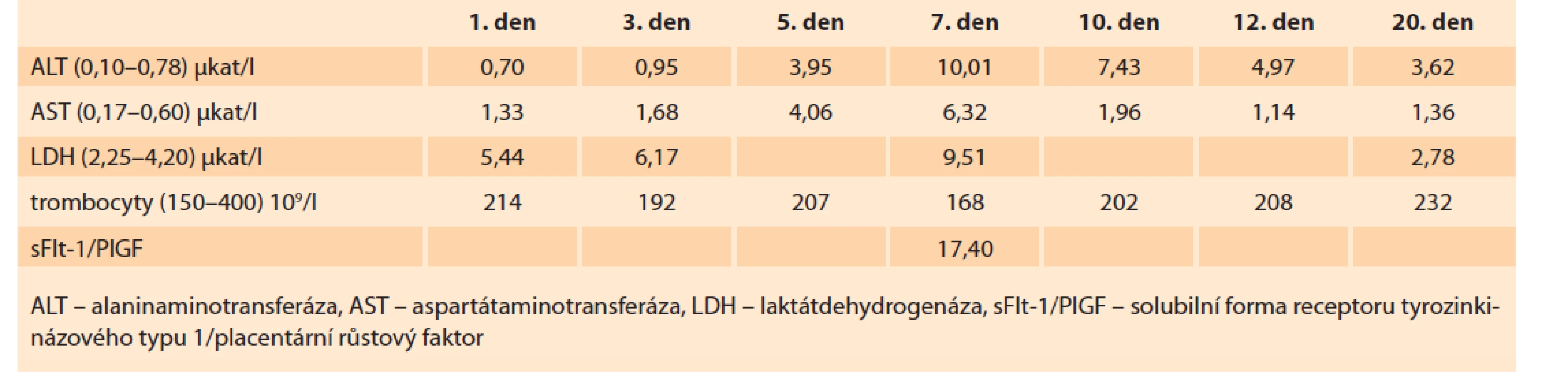
Po 3 týdnech hospitalizace byla pacientka propuštěna do domácí péče. V termínu porodu porodila spontánně, bez komplikací. Poporodní adaptace novorozence probíhala zcela fyziologicky a nevyžadovala žádnou podporu.
Kazuistika 2
Pacientka, 32letá sekundigravida, nullipara, byla přijata ve 32. týdnu těhotenství k došetření elevace jaterních testů a pro podezření na HELLP syndrom. V osobní anamnéze byly přítomny pouze hemangiomy jater. Nynější těhotenství probíhalo dosud bez komplikací.
Za hospitalizace byla pacientka normotenzní nebo hypotenzní. Subjektivně si jen přechodně stěžovala na tlakové pobolívání v nadbřišku. Byla nasazena hepatoprotektiva s dobrým efektem.
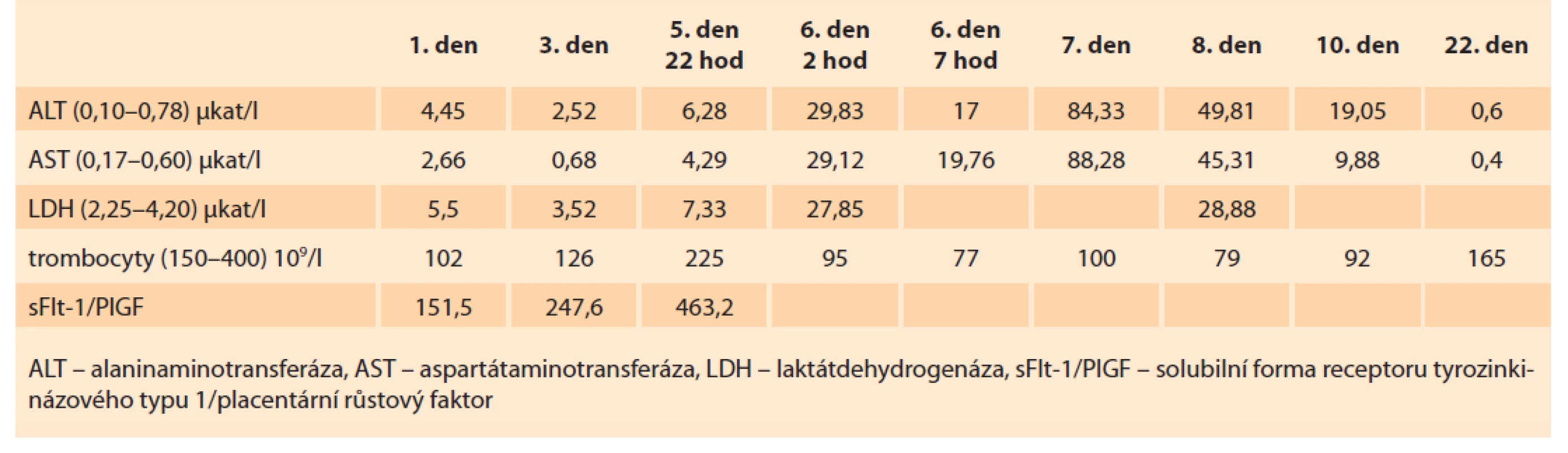
Pátý den hospitalizace večer pacientka udávala bolesti v nadbřišku a v pravém podžebří i bolesti za hrudní kostí s obtížným dodechnutím. Bylo provedeno kompletní laboratorní vyšetření (tab. 2) a ultrazvukové vyšetření břicha s normálním nálezem. Chirurgické konzilium vyloučilo náhlou příhodu břišní a interní konzilium akutní koronární syndrom či embolizaci do arteria pulmonalis. Čtyři hodiny poté bylo zopakováno kontrolní laboratorní vyšetření. Ještě před dokončením laboratorní analýzy vzorků muselo být pro náhle vzniklé známky oběhové nestability indikováno ukončení těhotenství superurgentním císařským řezem. V dutině břišní bylo přítomno hemoperitoneum o objemu cca 300 ml a byl vybaven plod mužského pohlaví bez známek života. Při revizi dutiny břišní byl nalezen subkapsulární hematom jater a ruptura pravého jaterního laloku v délce 6 cm, která byla ošetřena chirurgicky.
Tab. 2. Laboratory findings in the patient described in case report 2.
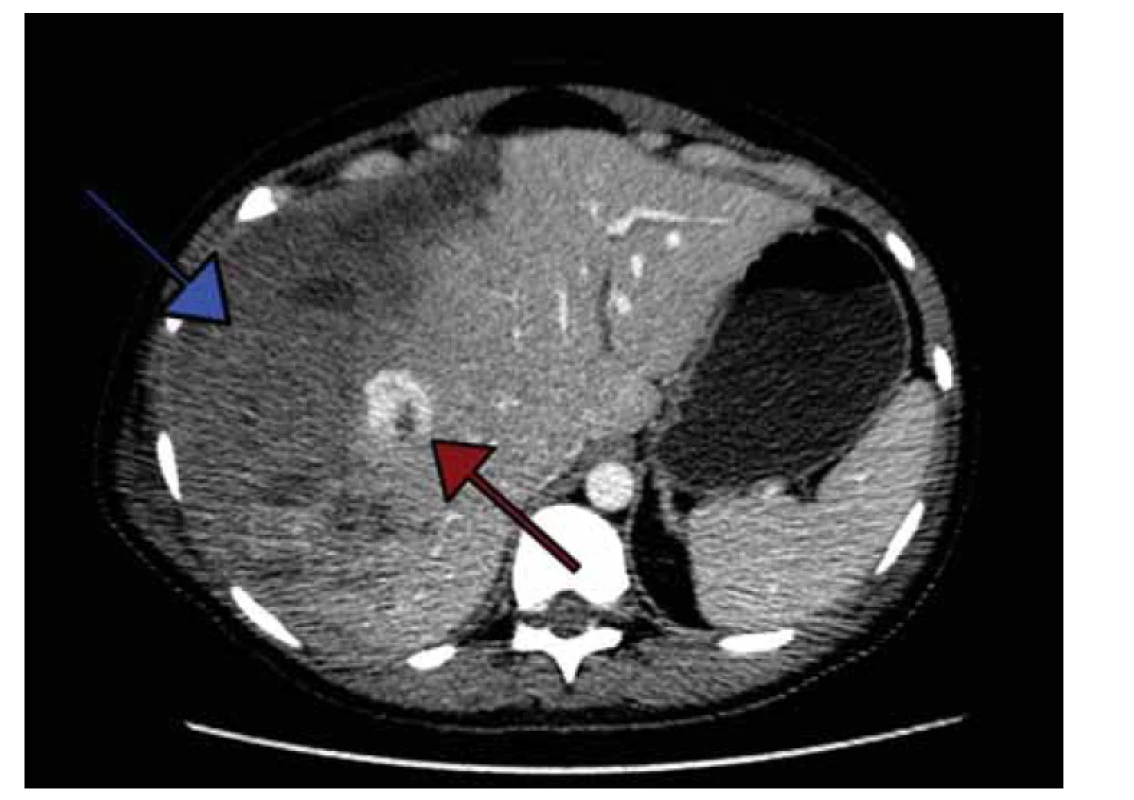
První pooperační den došlo k výrazné elevaci jaterních enzymů. Na CT vyšetření břicha byl nalezen zdroj aktivního krvácení z větve arteria hepatica (obr. 1), které bylo ošetřeno intervenčním radiologem provedením selektivní embolizace arteria hepatica communis.
Fig. 1. CT examination of the abdomen in the patient described in case report 2
shows liver hematoma (blue arrow) and the source of active bleeding from the
hepatic artery branch (red arrow).
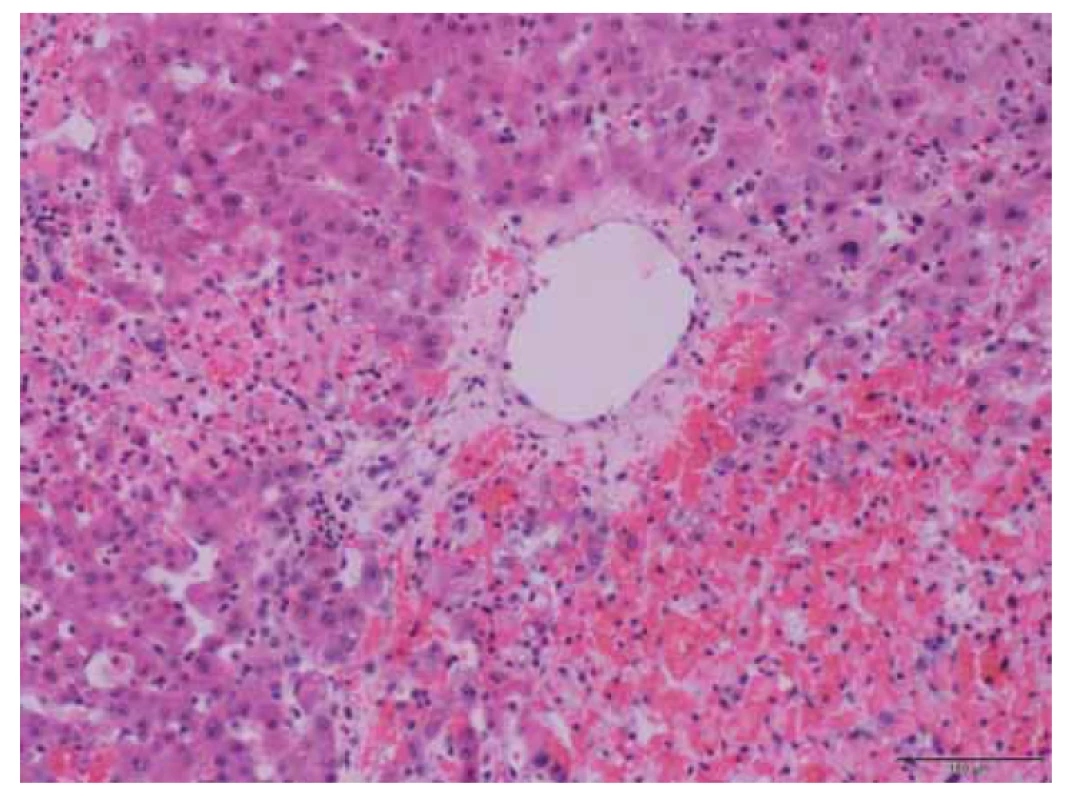
Pro progresi množství volné tekutiny v dutině břišní byla indikována chirurgická revize, během které byl evakuován jaterní hematom, byla provedena tamponáda jater a doplněna i jaterní biopsie. Výsledek biopsie nasvědčoval spíše proti zvažovanému HELLP syndromu. Tkáň jater měla zachovanou základní morfologii s ložisky prokrvácení a nekróz v rozsahu do 30 % plochy vzorků, které byly nepravidelně distribuovány (obr. 2) a situovány převážně centrilobulárně (obr. 3), zcela ojediněle pak periportálně, bez steatózy hepatocytů a bez cholestázy. Přítomnost fibrinových trombů ani zánětlivého infiltrátu nebyla prokázána. Morfologický obraz tak nebyl charakteristický a pro zvažovaný HELLP syndrom spíše nesvědčil.
Fig. 2. Liver tissue with irregularly distributed necrosis.
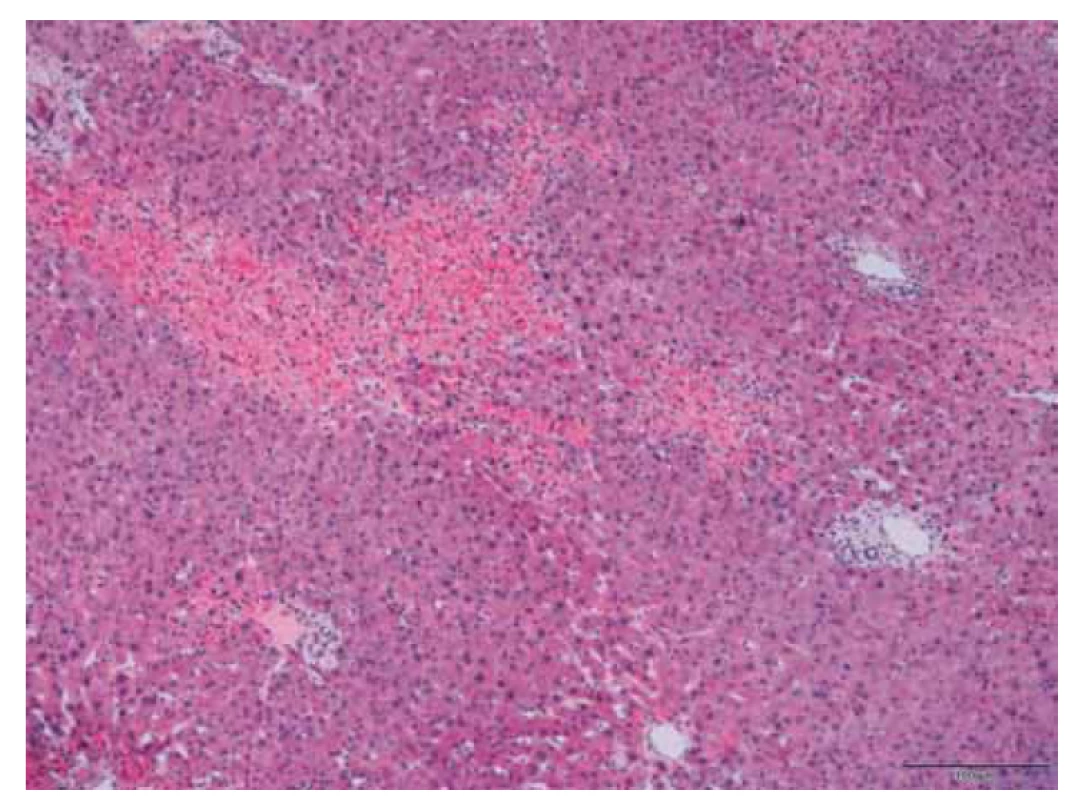
Fig. 3. Detail of liver necrosis situated around the central vein.
Devátý den hospitalizace byl obdržen pozitivní výsledek PCR testu na přítomnost onemocnění covid-19. Pacientka byla asymptomatická stran projevů respirační infekce.
Po 3 týdnech hospitalizace došlo k normalizaci jaterních testů a hladiny trombocytů.
Šestý týden hospitalizace se rozvinulo akutní respirační selhání s hemoptýzou a hyposaturací. Saturace O2 byla 80 % při podpoře 100% O2 s tachypnoí a s nutností vysokoprůtokové oxygenoterapie. Provedená CT angiografie plicnice nalezla rozsáhlé bilaterální infiltráty, v některých oblastech s kavitacemi. Stav byl v dalším průběhu komplikován rozvojem masivní hemoptýzy a byl zvládnut konzervativně bez nutnosti další intervence.
Přibližně po 2 měsících byla pacientka v celkově dobrém stavu propuštěna do domácí péče. Na kontrolním CT vyšetření provedeném 2 měsíce po pozitivním PCR testu na přítomnost onemocnění covid-19 byla patrná výrazná regrese většiny plicních změn popisovaných při předchozím CT vyšetření.
Diskuze
Kvůli zjevné podobě mezi infekcí covid-19 a HELLP syndromem je důležité zaměřit se na některá klinická kritéria, která mohou pomoci k jejich rozlišení. V první řadě je to přítomnost, či absence zvýšeného krevního tlaku. U 80 % případů je u HELLP syndromu přítomna mírná až závažná hypertenze. Naproti tomu pacienti s infekcí covid-19 mají normální až nízký krevní tlak, v závislosti na závažnosti nemoci [5].
Orgánové postižení u infekce SARS-CoV-2 se považuje za důsledek vazokonstrikce, která je vyústěním dysfunkce renin-angiotenzinového systému. Naproti tomu klinické znaky preeklampsie jsou především důsledkem endoteliálního poškození způsobeného oxidativním stresem a dysbalancí angiogenních faktorů, které vede mimo jiné ke vzniku hypertenze, proteinurie, elevovaných jaterních testů, renálnímu selhání a trombocytopenii [2].
Maternální hladiny angiogenních faktorů, zejména poměr sFlt-1/PlGF, byly nedávno navrženy jako vysoce specifický marker k vyloučení suspektní preeklampsie [3]. Placentární růstový faktor (PlGF – placental growth factor) je nejdůležitější proangiogenní faktor, který je produkován především buňkami endotelu a trofoblastu. Bylo prokázáno, že změny v koncentraci PlGF souvisí s rozvojem preeklampsie [6]. Receptor tyrozinkinázového typu 1 (Flt-1) je hlavním receptorem pro PlGF. Jeho solubilní forma (sFlt-1) je klíčovým regulátorem angiogenní homeostázy [7,8]. Nízké hodnoty poměru sFlt-1/PlGF vylučují přítomnost preeklamsie, eklampsie či HELLP syndromu po dobu 1 týdne od odběru. Vysoké hodnoty poměru sFlt-1/PlGF předpovídají vznik preeklampsie, eklampsie či HELLP syndromu do 4 týdnů od odběru [9].
V první kazuistice se jedná o pacientku s typickou ukázkou tzv. HELLP-like syndromu způsobeného nemocí covid-19. K elevaci jaterních testů a LDH dochází následně po akutním respiračním selhání způsobeném covid-19 pneumonií. Vyšetření angiogenních faktorů: poměr sFlt-1/PlGF je nízký, což svědčí pro stav, který není přímou komplikací těhotenství jako takového. Při zlepšení celkového stavu stran respirační infekce dochází i k normalizaci laboratorních parametrů.
U pacientky popsané ve druhé kazuistice zůstala definitivní diagnóza neuzavřena. Můžeme se jenom domnívat, jestli se jednalo o souhru okolností a pacientka prodělala jak HELLP syndrom, tak zároveň i závažnou formu nemoci covid-19. Pro HELLP syndrom by svědčila prvotní elevace jaterních enzymů a LDH v době, kdy byla pacientka po stránce respirační infekce zcela asymptomatická. Pro HELLP syndrom rovněž svědčí i zvýšený poměr angiogenních markerů sFlt-1/ /PlGF. Proti HELLP syndromu naopak svědčí výsledek jaterní biopsie. Distribuce nekróz je u HELLP syndromu typicky periportální. Často se nacházejí fibrinové tromby, cholestáza a může být přítomna i steatóza [10]. Žádný z těchto znaků v bioptickém vyšetření nalezen nebyl. U pacientky naopak byly jaterní nekrózy distribuovány nepravidelně a situovány převážně centrilobulárně, zcela ojediněle pak periportálně. Hepatocyty byly bez steatózy a bez cholestázy. Přítomnost fibrinových trombů ani zánětlivého infiltrátu nebyla prokázána.
U pacientky došlo k velmi závažné komplikaci – ruptuře jater. Existují různé možnosti ošetření jaterního krvácení. Je možné využití angiografie se selektivní embolizací arteria hepatica. Mezi chirurgické techniky patří naložení hlubokých matracových stehů, podvaz jaterní tepny, zabalení jater do omenta – omentoplastika, tzv. Mikuliczova tamponáda – zabalení jater do břišních roušek s jejich ponecháním v dutině břišní max. 48 hod a s následnou revizí a extrakcí roušek. Dále se využívá hemostatických přípravků – kolagenní houby, kolagenové sítě potažené vrstvičkou fibrinogenu a trombinu, tkáňová lepidla. Je možné využití argon koagulačního laseru [11]. U pacientky byla použita kombinace metod – chirurgické ošetření, tamponáda jater rouškami a selektivní embolizace jaterní tepny intervenčním radiologem.
Pro zjevnou klinickou podobnost mezi HELLP syndromem a nemocí covid-19 v těhotenství je potřeba pečlivého monitorování těhotných s nemocí covid-19. Je důležité, abychom předešli zbytečné intervenci a následně iatrogenní prematuritě, nebo naopak podcenění příznaků a opožděné diagnóze HELLP syndromu. Onemocnění covid-19 v těhotenství jsou zatím v literatuře popsána jen jako jednotlivé kazuistiky či malé soubory pacientek, nicméně k rozlišení tzv. HELLP-like syndromu způsobeného nemocí covid-19 od HELLP syndromu se jeví být užitečné vyšetření poměru sérových hladin angiogenních faktorů sFlt-1/PlGF.
V současné době nemáme dostatek informací, jakým způsobem se tyto dvě nemoci – HELLP syndrom a covid-19 probíhající současně – mohou vzájemně ovlivňovat, či dokonce potencovat. Proto bude v dané problematice potřeba dalšího výzkumu.
Závěr
Infekce covid-19 v těhotenství se může projevit znaky, které jsou společné pro preeklampsii a HELLP syndrom. To může vést k nesprávné diagnóze preeklampsie či HELLP syndromu a následně k iatrogennímu předčasnému porodu, nebo naopak k podcenění příznaků a opožděné diagnóze HELLP syndromu. Důležité se zdá být zejména vyšetření sérových hladin angiogenních faktorů, poměr sFlt-1/PlGF, které potvrdí, nebo vyloučí specifické těhotenské komplikace – preeklampsii či HELLP syndrom.
Doručeno/Submitted: 11. 6. 2021
Přijato/Accepted: 14. 6. 2021
MUDr. Jana Čivrná
Gynekologicko-porodnické oddělení
Nemocnice AGEL Šternberk
Jívavská 20
785 01 Šternberk
Publikační etika: Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Publication ethics: The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Konflikt zájmů: Autoři deklarují, že v souvislosti s předmětem studie/ práce nemají žádný konflikt zájmů.
Conflict of interests: The authors declare they have no potential conflicts of interest concerning the drugs, products or services used in the study.
Zdroje
1. Zhou F, Yu T, Du R et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020; 395 (10229): 1054–1062. doi: 10.1016/S0140-6736 (20) 30566-3.
2. Mendoza M, Garcia-Ruiz I, Maiz N et al. Preeclampsia-like syndrome induced by severe COVID-19: a prospective observational study. BJOG 2020; 127 (11): 1374–1380. doi: 10.1111/1471-0528.16339.
3. Figueras F, LLurba E, Martinez-Portilla R et al. COVID-19 causing HELLP-like syndrome in pregnancy and role of angiogenic factors for differential diagnosis. 2020 [online]. Available from: https: //www.medrxiv.org/content/ 10.1101/2020.07.10.20133801v1.
4. Šimetka O, Vlk R, Procházka M. HELLP syndrom. In: Vlk R, Procházka M, Měchurová A et al. Preeklampsie. Od patofyziologie ke klinické praxi. Praha: Maxdorf Jessenius 2015 : 251–254.
5. Futterman I, Toaff M, Navi L et al. COVID-19 and HELLP: overlapping clinical pictures in two gravid patients. AJP Rep 2020; 10 (2): e179–e182. doi: 10.1055/s-0040-1712978.
6. Roubalová L, Vojtěch J, Feyereisl J et al. Screening preeklampsie v I. trimestru těhotenství. Ceska Gynekol 2019; 84 (5): 361–370.
7. Cerdeira AS, Karumanchi SA. Angiogenic factors in preeclampsia and related disorders. Cold Spring Harb Perspect Med 2012; 2 (11): a006585. doi: 10.1101/cshperspect.a006585.
8. Herraiz I, Simón E, Gómez-Arriaga PI et al. Angiogenesis-related biomarkers (sFlt-1/ /PLGF) in the prediction and diagnosis of placental dysfunction: an approach for clinical integration. Int J Mol Sci 2015; 16 (8): 19009–19026. doi: 10.3390/ijms160819009.
9. Bubeníková Š, Cíchová A, Roubalová L et al. Využití poměru koncentrací solubilního receptoru tyrozinkinázového typu 1 a placentárního růstového faktoru pro krátkodobou predikci a diagnostiku preeklampsie. Ceska Gynekol 2016; 81 (4): 272–278.
10. MacSween RN, Anthony PP, Schever PJ et al. Pathology of the liver. 3rd ed. Londýn: Churchill Livingstone 1994.
11. Součková M, Pilka R, Malý T et al. HELLP syndrom komplikovaný rupturou jater – kazuistika. Ceska Gynekol 2014; 79 (3): 219–225.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2021 Číslo 4
-
Všechny články tohoto čísla
- Matrixové metaloproteinázy MMP-2 a MMP-9 jako markery predikce preeklampsie v prvním trimestru
- HELLP syndrom a HELLP-like syndrom u těhotných s covid-19 – kazuistiky
- Kongenitální syfilis jako příčina úmrtí novorozence ve 31. týdnu gravidity – význam testování na syfilis v průběhu gravidity
- Možnosti léčby lokálně recidivujícího karcinomu vulvy
- Recidiva vzácného maligního Brennerova tumoru ovaria
- Molekulární klasifikace endometriálních karcinomů převedená do praxe
- Molekulární testování u karcinomu endometria – společné doporučení ČOS, onkogynekologické sekce ČGPS, SROBF a SČP ČLS JEP
- Prevence tvorby de novo adhezí u pacientek s Ashermanovým syndromem
- Pánevní neuropatická bolest (diferenciální diagnostika)
- Historie a současné trendy v léčbě idiopatického hyperaktivního měchýře
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Pánevní neuropatická bolest (diferenciální diagnostika)
- HELLP syndrom a HELLP-like syndrom u těhotných s covid-19 – kazuistiky
- Molekulární testování u karcinomu endometria – společné doporučení ČOS, onkogynekologické sekce ČGPS, SROBF a SČP ČLS JEP
- Recidiva vzácného maligního Brennerova tumoru ovaria
