Vaginální rekonstrukce prolapsu pánevních orgánů: efekt, komplikace, vliv na močové a pohlavní funkce a kvalitu života ve dvouletém follow-up
Část I. Vaginální nález a komplikace
Vaginal reconstruction for the remedy of pelvic organ prolapse: the effect, influence on urinary and sexual function and quality of life in two-years follow-up
Part I. Vaginal status and complications
Objective:
To evaluate the effect, risks and benefits of vaginal reconstruction surgery for pelvic organ prolapse (POP). This article (part I of the study) focuses on the vagina – POP-Q status, complications, re-operations.
Design:
Clinical prospective non-randomized trial, two years follow-up.
Setting:
Obstetrics and Gynecology Department, Merciful Brothers Hospital, Brno.
Materials and methods:
The cohort consisted of 410 women who underwent anterior and/or posterior vaginal repair (with or without hysterectomy or anti-incontinence procedure) in our hospital in the two years period (1. 3. 2012 – 28. 2. 2014). From among the total, 297 women received transvaginal mesh (TVM group), 113 women underwent „native tissue reconstruction“ – NT group. Vaginal status was evaluated pre-operative, in the early postoperative period and 2 – 6 – 12 and 24 month after the surgery.
Results:
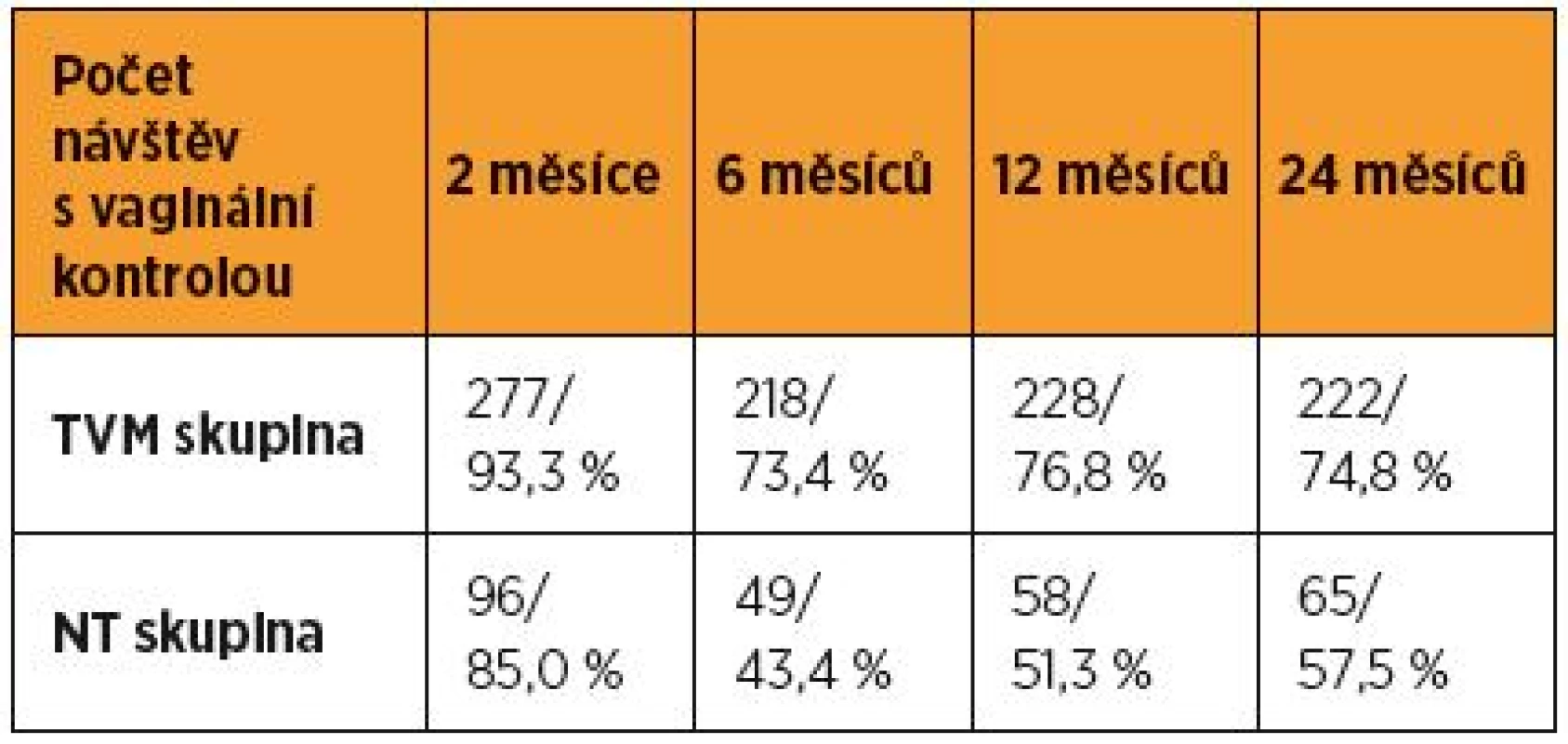
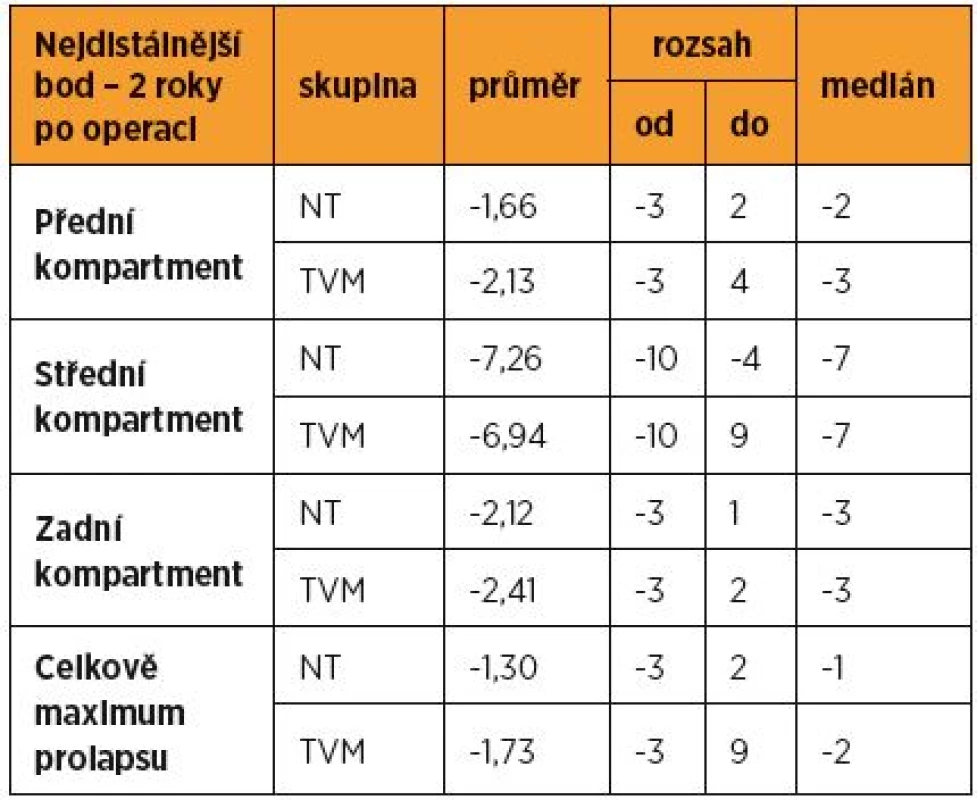
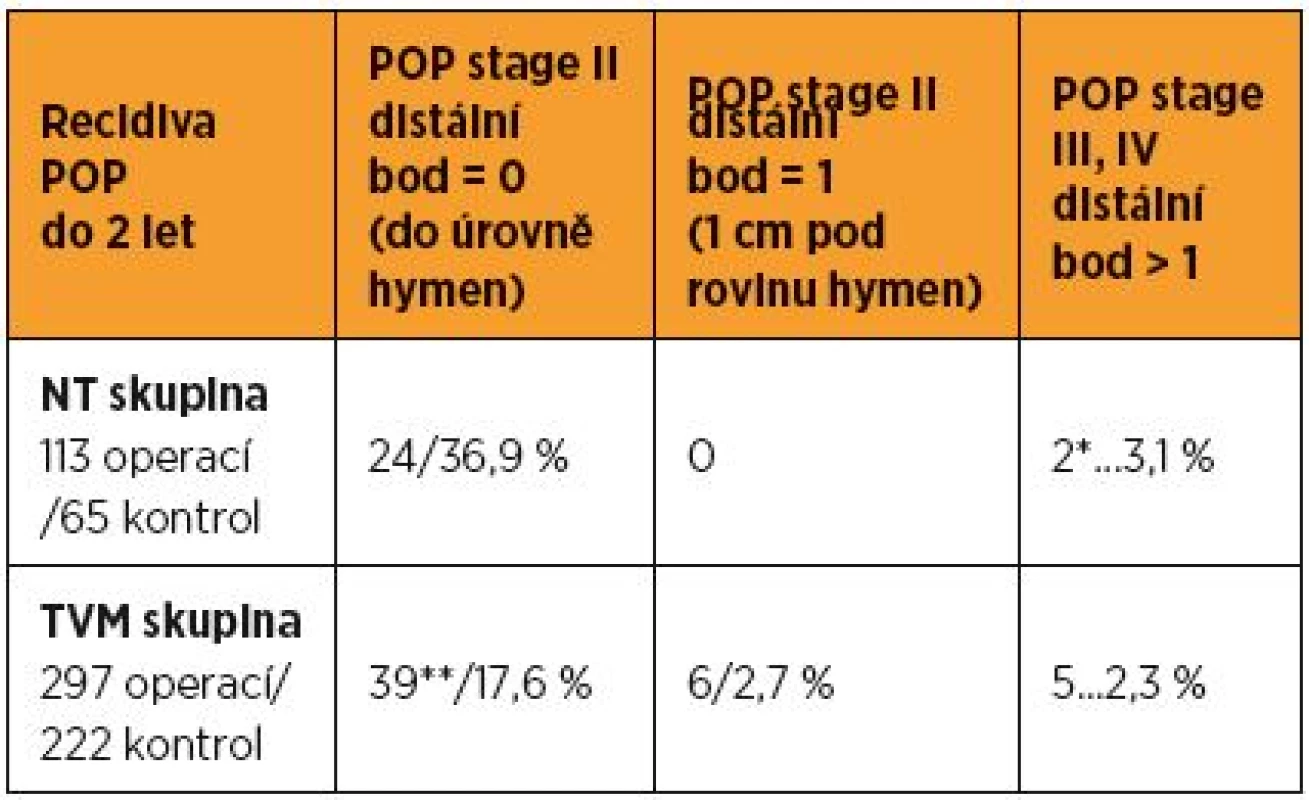
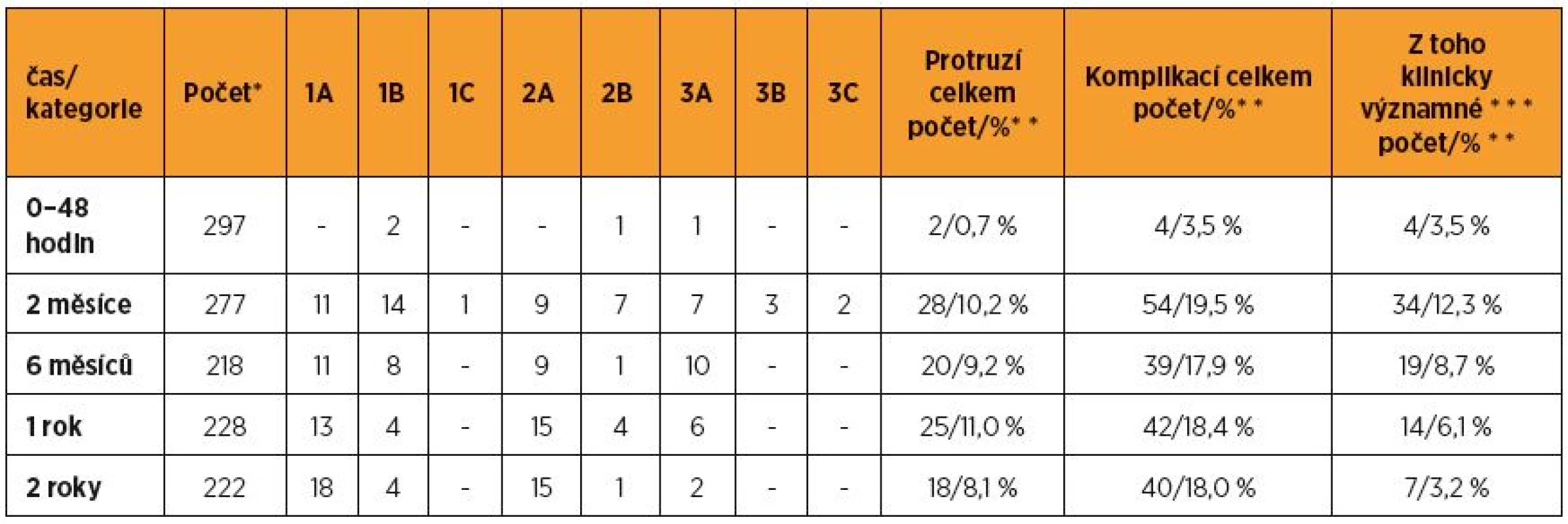
The number of women that had come to the vaginal investigation at 2 – 6 – 12 – 24 month in NT group: 96 – 49 – 58 – 65, in TVM group: 277 – 218 – 228 – 222. All percentage relates then to the number of vaginally checked cases in the appropriate time. The most distal point of vagina: NT group – preoperative mean 1,12 (median +1), after two years mean -1,30 (median -1). Vaginal wall reaching hymen or 1 cm under it found in 24 women (36.9%), POP stage III, IV, i.e. decrease ≥ 2 cm, was in two women (3.1%). TVM group: preoperative mean 2.93 (median +2), after two years mean -1.73 (median -2). Prolapse 0–1 cm under hymen developed in 39 women (17.6%), POP stage III, IV found in five women (2.3%). Clinically significant complications (symptomatic and/or dehiscence >1 cm) in the hospital period and after 2 – 6 – 12 – 24 month in NT group: 3.5% – 12.5% – 2% – 0 – 0 of the checked women, in TVM group these numbers were 3.5% – 12.3% – 8.7% – 6.1% – 3.2%. Reoperation for recurrent POP: in NT group once (0.9%), in TVM group three times (1.0%). Reoperation for vaginal complication after NT operation: six times (5.3%), after TVM procedure 15 times (5.1%). Protrusion resection from the above done in nine cases (three times resection itself, six times in combination with another indication).
Conclusion:
The vaginal reconstruction of POP has a good effect with acceptable rate of complications. The NT procedure had the higher percentage of POP recurrence (40% vs 19.9%), the TVM surgery had more late vaginal complications (6...3% vs 0 after NT). Number of re-operations for vaginal complications was similar in both groups (about 5%).
Keywords:
POP, pelvic organ prolapse, transvaginal mesh, colporrhaphy, complications, long-term follow-up
Authors:
I. Čadková; I. Huvar
Authors‘ workplace:
Gynekologicko-porodnické oddělení Nemocnice Milosrdných bratří p. o., Brno, primář MUDr. I. Huvar, CSc.
Published in:
Ceska Gynekol 2017; 82(6): 430-435
Overview
Cíl studie:
Vyhodnocení efektu a rizik vaginální rekonstrukce prolapsu pánevních orgánů (POP). Tento článek (část I studie) je zaměřen na vaginální nálezy (POP-Q status, komplikace, reoperace).
Typ studie:
Klinická prospektivní nerandomizovaná studie – dvouleté follow-up.
Název a sídlo pracoviště:
Gynekologicko-porodnické oddělení Nemocnice Milosrdných bratří p.o., Brno.
Metodika:
Sledovány jsou všechny vaginální rekonstrukční operace (některé i s hysterektomií a/nebo antiinkontinenční operací) provedené na našem pracovišti ve dvouletém období od 1. 3. 2012 do 28. 2. 2014. Z celkových 410 operací byla u 113 žen provedena „klasická“ rekonstrukce (skupina NT – „natural tissue“), u 297 případů byl užit vaginální implantát (skupina TVM – „transvaginal mesh“). Vaginální nálezy byly hodnoceny předoperačně, v časném pooperačním období a při kontrolách za 2 – 6 – 12 a 24 měsíců.
Výsledky:
Ke kontrole za 2 – 6 – 12 – 24 měsíců od operace přišlo v NT skupině 96 – 49 – 58 – 65 žen, po TVM 277 – 218 – 228 – 222 žen. Níže uvedená procenta se vztahují k těmto počtům. Nejdistálnější bod: NT skupina – vstupní průměr 1,12 (medián 1). Po dvou letech průměr -1,30 (medián -1). Pokles k hymen či 1 cm pod: 24krát (36,9 %), pokles ≥ 2 cm, tj. POP III, IV u dvou žen (3,1 %). TVM: vstupní průměr 2,93 (medián 2). Po dvou letech průměr -1,73 (medián -2). Pokles k hymen nebo 1 cm pod: 39krát (17,6 %), POP III, IV u dvou žen (3,1 %). Komplikace klinicky významné (symptomy a/nebo dehiscence nad 1 cm): za hospitalizace a po 2 – 6 – 12 – 24 měsících po NT: u 3,5 % – 12,5 % – 2% – 0 – 0 a v TVM skupině u 3,5 % – 12,3 % – 8,7 % – 6,1 % – 3,2 % z kontrol. Reoperace pro POP: v NT skupině jednou (0,9 %), po TVM třikrát (1,0 %). Reoperace pro vaginální komplikace: po NT operaci šestkrát (5,3 %), po TVM 15krát (5,1 %) – z nich resekce protruze síťky devětkrát (a to šestkrát v kombinaci s jinou operací).
Závěr:
Vaginální rekonstrukce prolapsu přinášejí dobrý výsledný efekt s přijatelnou mírou komplikací. Po NT rekonstrukci byla větší míra recidiv (40 % vs. 20 % u TVM), po TVM větší množství pozdních vaginálních komplikací (6...3 % vs. 0 u NT). Reoperací pro vaginální komplikace bylo srovnatelně kolem 5 %.
Klíčová slova:
prolaps, vaginální síťka, plastika poševní, pooperační komplikace, dlouhodobé follow-up
ÚVOD
Prolaps pánevních orgánů (POP) má nepochybně značný dopad na kvalitu života. Může mít i závažné zdravotní důsledky, jako je retence moči s recidivujícími uroinfekty, dysfunkce dolních močových cest a/nebo tračníku, u těžkých prolapsů dekubity poševní stěny. K řešení POP existuje mnoho postupů, od klasických operací s využitím výhradně vlastních tkání přes užití „sítěk“ – implantátů substituujících insuficientní vlastní tkáně, až po závěsné operace – z otevřeného přístupu, laparoskopicky nebo roboticky. Vaginální síťky se po stadiu nadšení a nekritického nad/užívání staly terčem důrazných varování pro možné komplikace [29, 30]. Pro rozhodování, koho a jak operovat, jsou důležité jak literární údaje, tak i audit výsledků vlastního pracoviště. Svou studií chceme přispět do diskuse uvedením našich konkrétních výsledků. Vzhledem k objemu dat se v tomto článku soustředíme na pochvu – změny vaginálního nálezu, komplikace a reoperace z těchto indikací. Ostatní aspekty (močové a pohlavní funkce, kvalita života, nevaginální komplikace podle mezinárodní klasifikace) budou předmětem dalších sdělení.
SOUBOR PACIENTEK A METODIKA
Ve dvouletém období od 1. 3. 2012 do 28. 2. 2014 jsme sledovali všechny ženy, které na našem pracovišti podstoupily rekonstrukční operaci přední a/nebo zadní poševní stěny (s případným připojením hysterektomie a/nebo operace pro inkontinenci). Šlo o 410 operací dvou základních typů: klasická rekonstrukce s využitím vlastních tkání (natural tissue) – NT skupina a rekonstrukce pomocí vaginálního implantátu, „síťky“ (transvaginal mesh) – TVM skupina. Zařazení pacientek do skupin NT a TVM se řídilo komplexem klinických ukazatelů, nešlo o randomizaci, ale o zavedenou klinickou praxi. NT rekonstrukce se indikovaly u žen s menším stupněm prolapsu, byly vesměs mladšího věku, byl zde větší podíl sexuálně aktivních oproti TVM. Při vyšetření jsme sledovali aktuální POP-Q (Pelvic Organ Prolaps Quantification) [3] a případné patologické nálezy podle Mezinárodní klasifikace komplikací IUGA/ICS [11]. První záznam byl předoperační, další v intervalech 2 – 6 – 12 a 24 měsíců od operace. Zahrnutí do studie bylo podmíněno podepsáním informovaného souhlasu s tím, že účast na kterékoli kontrole je dobrovolná. Studie byla schválena etickou komisí Nemocnice Milosrdných bratří, p.o.
Charakteristika souboru: TVM skupina: počet 297 (z nich u 36, tj. 12,1 %, šlo o reoperaci POP), věk 34–88, průměr 65,5, medián 66. NT skupina: počet 113 (z nich čtyři, tj. 3,5 %, reoperace POP), věk 32–83 let, průměr 58,5, medián 60. Četnost jednotlivých typů operací ukazuje tabulka 1.
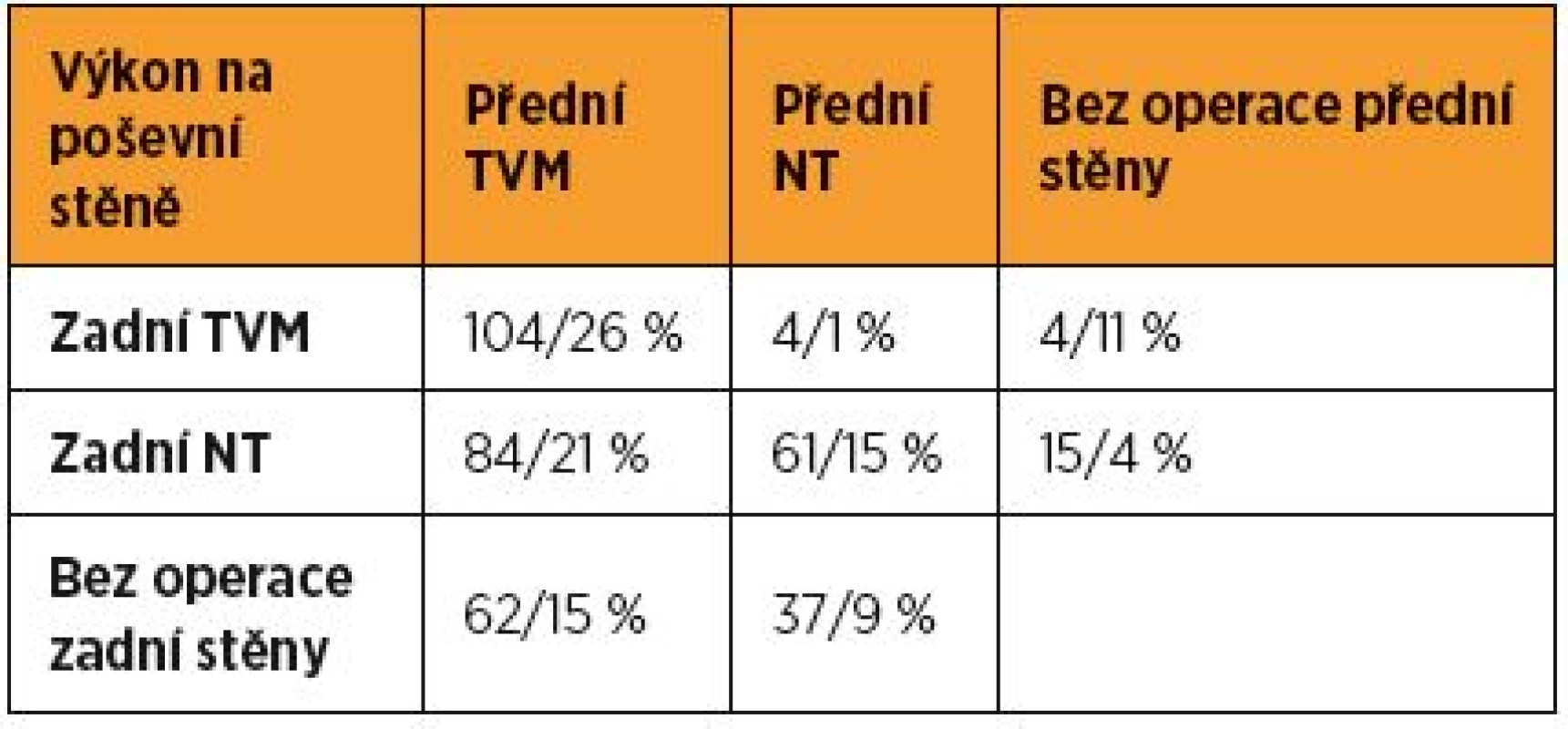
Hysterektomie: provedena 254krát (62 %), v anamnéze 123krát (30 %), ponechaná děloha 33krát (8 %).
Typy užité sítě: Prolift Total: 101krát, Prolift Anterior: 72krát, Prolift Posterior: 14krát, Elevate Anterior: 45krát, Elevate Posterior: 34krát, Perigee: 29krát, Avaulta Anterior: jedenkrát, Nuvia Posterior: jedenkrát.
Drop-out: 7/20 žen v NT/TVM skupině odmítlo účast ve studii (tj. 6,2/6,7 %), z ostatních 4/2 ženy nepřišly na žádnou kontrolu, zbytek absolvoval 1–4 z následných plánovaných kontrol. Počet návštěv s vaginální kontrolou uvádí tabulka 2.
VÝSLEDKY
Vaginální nález vstupní a po dvou letech
NT skupina: nejdistálnější bod pochvy vstupní – průměr 1,12 (medián +1), po dvou letech průměr -1,30 (medián -1).
TVM skupina: nejdistálnější bod pochvy vstupní – průměr 2,93 (medián +2), po dvou letech průměr -1,73 (medián -2). Oddělené hodnocení kompartmentů viz v tabulce 3.
Recidiva POP
Recidivu jsme definovali jako pokles k rovině hymen a níže, v souladu s hlediskem klinické relevance. V NT skupině byl do dvou let od operace zjištěn pokles k hymen 24krát (36,9 % z kontrol), jeden cm pod: nebyl zjištěn, níže (POP III, IV) u dvou žen (3,1 %). Po TVM pokles do roviny hymen nebo jeden centimetr pod: 39krát (17,6 % z kontrol), POP III, IV u dvou žen (3,1 %). Přehled viz v tabulce 4. Podrobnější popis POP-Q a recidiv ve vztahu k jednotlivým typům operace je k dispozici u autorů.
Komplikace vaginální
Mezinárodní klasifikace komplikací ICS/IUGA rozlišuje časové období (T = 0: do 48 hodin, T1 : 48 hodin až 2 měsíce, T3 : 2 měsíce až 12 měsíců, T4: později) a lokalitu. V pochvě jsou podle separace epitelu rozlišovány stupně 1 – 2 – 3 (bez separace epitelu, dehiscence/protruze do 1 cm a nad 1 cm) a podle charakteru kód A – B – C – D (asymptomatické – symptomatické – se zánětem – absces).
Posledním ukazatelem je bolestivost (a-e).
Výskyt zjištěných vaginálních komplikací prezentují tabulky 5 a 6.
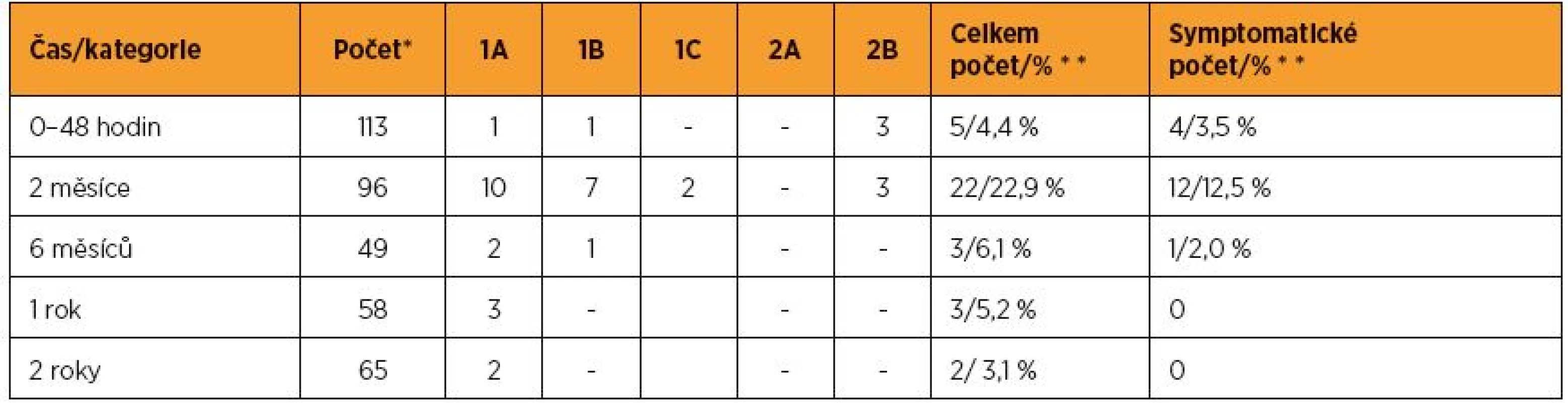
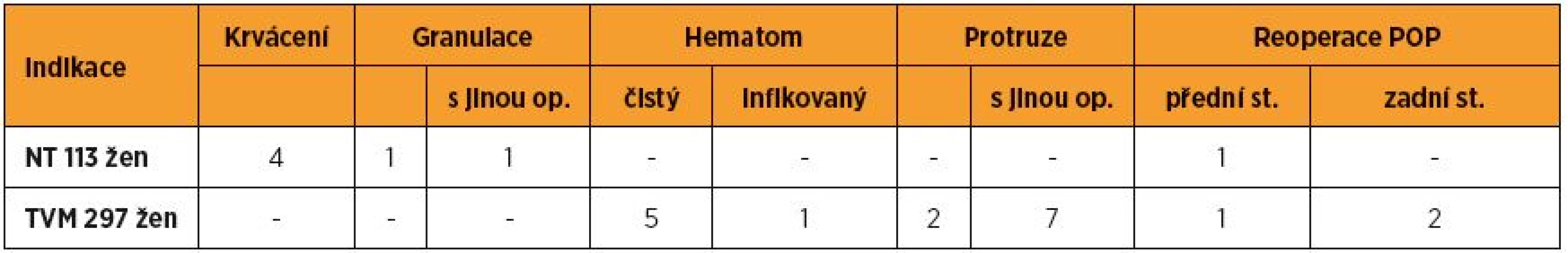
V NT skupině (n = 113) bylo v časném období řešeno několik pooperačních krvácení z poševní stěny (pět žen, tj. 4,4 %, z toho čtyřikrát resutura). V prvních měsících bylo nejčastější patologické hojení/granulace (9×), krvácení/špinění (10×), jednou zúžení pochvy, dvakrát zánětlivý fluor. Po roce a dvou letech třikrát...jedenkrát zúžená pochva u žen bez vita sexualis, subjektivně bez vaginálních obtíží. Absces jsme nezaznamenali.
TVM skupina (n = 297): časných komplikací bylo méně (čtyři ženy, tj. 1,3 %), následně dominovaly poruchy hojení (špinění, granulace, zúžení/zkrácení pochvy, folding, protruze). Klinickou významnost (symptomy nebo protruze nad jeden cm) měla asi polovina z patologických nálezů do jednoho roku (14, tj. 6,1 % z pacientek, které přišly na kontrolu), po dvou letech 3,2 % z kontrol. Protruze se vyskytovaly do jednoho roku kolem 10 %, s paritním zastoupením v kategoriích pod i nad 1 cm, ve dvou letech byly celkové počty obdobné, ale s přesunem z kategorie 3 do kategorie 2 (protruze nad 1 cm byly zjištěny za 6 – 12 – 24 měsíců u 10 – 6 – 2 žen, tj. 4,6 % – 2,6 % – 0,9 %). Symptomatických pacientek (bolest, napětí při vyšetření ev. při styku) bylo po jednom roce šest (2,6 %), po dvou letech čtyři (1,8 % z kontrol). Absces ani extruze do sousedních orgánů jsme nezaznamenali.
Reoperace pro recidivu prolapsu do dvou let: ze všech 113 NT rekonstrukcí jedna (0,9 %) pro POP přední stěny (žena po hysterectomia vaginalis + NT přední stěny, s předchozí korekcí rozsáhlé devastace zadní stěny po vrostlém pesaru). Ze všech 297 TVM rekonstrukcí tři reoperace (1,0 %), všechny pro POP neoperovaného kompartmentu: jednou pro POP přední stěny (14 měsíců po Elevate Posterior), dvakrát pro POP zadní stěny (11 měsíců po Prolift Anterior a 24 měsíců po Elevate Anterior).
Reoperace pro vaginální komplikace do dvou let: ze všech NT rekonstrukcí: u šesti žen (5,3 %), z nich čtyřikrát resutura pro krvácení, jednou resutura pro trvající granulace, jednou ošetření granulací při antiinkontinenční operaci. Ze všech TVM rekonstrukcí: 15 žen (5,1 %), a to pětkrát evakuace hematomu (z toho jednou infikovaného), devětkrát resekce protruze (z nich jednou s evakuací hematomu, jednou s reoperací POP, pětkrát s antiinkontinenční operací). Přehled všech reoperací uvádí tabulka 7.
DISKUSE
V této části naší studie uvádíme výsledky týkající se pochvy.
Zatímco u operací bez implantátu se jako hlavní nevýhoda uvádí míra rekurencí prolapsu [1, 18, 21], u sítěk jsou obavy z vaginálních protruzí případně extruzí do sousedních orgánů a bolestivých symptomů [4, 17, 20, 26, 34]. Z hlediska prostého počtu reoperací uvádějí některé studie obdobný výskyt (pro rekurenci POP u NT operací a pro protruze u TVM) [19, 20, 22, 25]. Je však třeba vzít v úvahu, že opakovaná rekonstrukce je výkonem jiné náročnosti než resekce vaginální protruze (pokud není nutná exstirpace maxima síťky, např. pro bolesti).
Na našem souboru se potvrdila tendence k rekurenci prolapsu u NT operací (i když většina byla do dvou let klinicky nezávažná), a to prakticky v dvojnásobném počtu oproti TVM rekonstrukcím. To odpovídá i nálezům jiných autorů [6, 20, 22, 27, 32]. Stejně tak se potvrdila tendence k větší míře vaginálních komplikací u TVM (kromě krvácení v časném pooperačním období – těch bylo více po NT). Reoperace pro prolaps byly v obou skupinách přibližně u 1 % operovaných. V případě reoperací pro POP je i v literatuře přiznáván pravděpodobný bonus při užití TVM, stále je však málo validních dat, zejména s nejnovějšími typy sítěk, chybí ale i přesná definice, co považovat za rekurentní POP [15, 20, 22, 28]. Protruzí jsme zaznamenali nejvíc po 12 měsících (11 % z kontrol), po 24 měsících se vyskytly u 8 %. Za celou dobu follow-up bylo procento žen s nálezem protruze ovšem vyšší (14,5 %). Tyto hodnoty jsou ve shodě s literaturou [4, 12, 20]. Většina – i větších – protruzí nečinila obtíže. Některé se zhojily spontánně, jiné po intervenci, nebo byly ponechány jen ke sledování. Na výskyt protruzí má vliv typ síťky (u nynějších s posunem k lehčeným menším síťkám a one-incision kotvení se jejich počet snížil, i podle našich zkušeností [5]); důležitá je operační technika s uložením implantátu do adekvátní vrstvy, asepse i materiál a technika sutury, nezanedbatelné jsou i faktory ze strany ženy [2, 13, 26, 33]. Bolestivé symptomy se po roce v našem sledování po NT vyskytly jednou, po dvou letech nebyly. V TVM skupině je udávalo po roce šest žen, po dvou letech jen čtyři z nich – tady jsme na spodní hranici uváděného výskytu [4, 19, 20, 34], možná i díky naturelu českých a moravských žen.
Problematika pánevních rekonstrukcí je velmi komplexní záležitost, s mnoha možnými úhly pohledu. Přehledné souhrny uvedly v tomto časopise autorky Pastorčáková a Jírová [16, 26]. Naše studie může přispět do mozaiky poznání s tím, že jde o vhled do reálné klinické praxe. Vstupní parametry skupin NT a TVM byly odlišné, jak je uvedeno výše. Počet žen, které přišly na kontrolu, kolísal – i to je odrazem reálných poměrů. Dá se jen spekulovat, že ženy bez obtíží měly spíše tendenci k následným kontrolám nechodit. Získané výsledky nám umožní kvalitněji informovat naše stávající pacientky o přínosu a rizicích u nich zvažované rekonstrukční operace.
ZÁVĚR
Vaginální přístup k rekonstrukcím prolapsu pánevních orgánů vidíme stále jako velmi výhodný. V dvouletém follow-up měla reoperace pro recidivu prolapsu v každé podskupině (NT nebo TVM rekonstrukce) četnost kolem 1 %, reoperace pro vaginální komplikace v obou podskupinách kolem 5 %. V našem souboru jsme se v uvedeném období nesetkali s vážnými vaginálními komplikacemi. Přesto stále platí, že je nutné mít je na paměti, seznámit pacientky s výhodami i riziky navržené operace a minimalizovat komplikace uvážlivým postupem ve všech fázích procesu (indikace, výběr metody, edukace operatérů, způsob provedení i pooperační péče).
MUDr. Ivana Čadková
gynekologicko-porodnické oddělení
Nemocnice Milosrdných bratří p.o.
Polní 3
639 00 Brno
e-mail: ivana.cadkova@nmbbrno.cz
Sources
1. Al-Nazer, MA., Gomaa, IA., Ismail, WA., El-Etriby, MA. Anterior colporrhaphy versus repair with mesh for anterior vaginal wall prolapse: a comparative clinical study. Arch Gynecol Obstet, 2012, 286(4), p. 965–972.
2. Araco, F., Gravante, G., Sorge, R., et al. The influence of BMI, smoking and age on vaginal erosions after synthetic mesh repair for pelvic organ prolapses. A multicenter study. Acta Obstet Gynecol, 2009, 88, p. 772–780.
3. Bump, RC., Mattiasson, A., Bø, K., et al. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Am J Obstet Gynecol, 1996, 175, p. 10–17.
4. Cintra, CC., Oliviera, CEB. Opinion: Yes. Int Braz J Urol, 2016, 42(4): p. 637–639.
5. Čadková, I., Huvar, I. Protruse vaginální síťky – role metody a materiálu. Prakt Gyn, 2015, 19(3), Suppl. 1, 1S3–1S33 s. 29.
6. Dietz, HP., Hankins, KJ., Wrong, V. The natural history of cystocele recurrence. Int Urogynecol J, 2014, 25(8), p. 1053–1057.
7. Dwyer, PL., Riss, P. Synthetic mesh in pelvic reconstructive surgery: an ongoing saga. Int Urogynecol J, 2016, 27(9), p. 1287–1288.
8. Fialkow, MF., Newton, KM., Lentz, GM., Weiss, NS. Lifetime risk of surgical management for pelvic organ prolapse or urinary incontinence. Int Urogynecol J Pelvic Floor Dysfunct, 2008, 19, p. 437–440.
9. Fialkow, MF., Newton, KM., Weiss, NS. Incidence of recurrent pelvic organ prolapse 10 years following primary surgical management: a retrospective cohort study. Int Urogynecol J Pelvic Floor Dysfunct, 2008, 19(11), p. 1483–1487.
10. Halaška, M., a kol. Urogynekologie. Praha: Galén, 2004, s. 110–118, 132–133, 137–148.
11. Haylen, BT., Freeman, RM., Swift, SE., et al. An International Urogynecological Association (IUGA) / International Continence Society (ICS) joint terminology and classification of the complications related directly to the insertion of protheses (meshes, implants, tapes) & grafts in female pelvic floor surgery. Int Urogynecol J, 2011, 22(1), p. 3–5.
12. Heinonen, P., Aaltonen, R., Joronen, K., et al. Long-term outcome after transvaginal mesh repair of pelvic organ prolapse. Int Urogynecol J, 2016, 27(7), p. 1069–1074.
13. Chen, CC., Collins, SA., Rodgers, AK., et al. Perioperative complications in obese women vs. normal-weight women who undergo vaginal surgery. Am J Obstet Gynecol, 2007, 197(1), p. 98.
14. Illiano, E., Giannitsas, K., Zucchi, A., et al. Sacrocolpopexy for posthysterectomy vaginal vault prolaps: long-term follow-up. Int Urogynecol J, 2016, 27(10), p. 563–1569.
15. Ismail, S., Duckett, J., Rizk, D., et al. Recurrent pelvic organ prolapse: International Urogynecologial Association Research and Development Committee opinion. Int Urogynecol J, 2016, 27(11), p. 1619–1632.
16. Jírová, J., Pán, M. Současné postavení vaginálních implantátů při řešení sestupu pánevních orgánů. Čes Gynek, 2017, 82(1), s. 72–78.
17. Lee, D., Dillon, B., Lemack, G., et al. Transvaginal mesh kits – how „serious“ are the complications and are they reversible? J Urol, 2013, 81(1), p. 43–48.
18. Lo, TS., Pue, LB., Tan, YL., et al. Long-term outcomes of synthetic transobturator nonabsorbable anterior mesh versus colporrhaphy in symptomatic, advanced pelvic organ prolapse surgery. Int Urogynecol J, 2014, 25(2), p. 257–264.
19. Madsen, LD., Nüssler, E., Kesmodel, US., et al. Native tissue repair of isolated primary rectocele compared with nonabsorbable mesh: patient-reported outcomes. Int Urogynecol J, 2017, 28(1), p. 49–57.
20. Maher, C., Feiner, B., Baessler, K., et al. Transvaginal mesh or grafts compared with native tissue repair for vaginal prolapse. Cochrane Database Syst Rev, 2016 Feb 9;2.
21. Maher, C., Feiner, B., Baessler, K., Schmid, C. Surgical management of pelvic organ prolapse in women. Cochrane Database Syst Rev, 2010 Apr 14; (4).
22. Maher, C., Feiner, B., Baessler, K., et al. Surgery for women with apical vaginal prolapse. Cochrane Database Syst Rev, 2016 Oct 1, (10).
23. Martan, A. Nové operační a léčebné postupy v urogynekologii. Praha: Maxdorf Jesenius, 2013.
24. Murphy, M., Holzberg, A., van Raalte, H., et al. Time to rethink: Evidence-based response from pelvic surgeons to the FDA Safety Communication: „UPDATE on Serious Complications Associated with Transvaginal Placement of Surgical Mesh for Pelvic Organ Prolapse“. Int Urogynecol J, 2012, 23(1), p. 5–9.
25. Ow, LL., Lim, YN., Dwyer, PL., et al. Native tissue repair or transvaginal mesh for recurrent vaginal prolapse: what are the long-term outcomes? Int Urogynecol J, 2016, 27(9), p. 1313–1320.
26. Pastorčáková, M., Huser, M., Belkov, AI., Ventruba, P. Využití syntetických síťových implantátů v operační léčbě sestupu pánevních orgánů. Čes Gynek, 2014, 79(2), s. 140–146.
27. Rudnicki, M., Laurikainen, E., Pogosean, R., et al. A 3-year follow-up after anterior colporrhaphy compared with collagen-coated transvaginal mesh for anterior vaginal wall prolapse: a randomised controlled trial. BJOG, 2016, 123(1), p. 136–142.
28. Švabík, K., Martan, M., Mašata, J. Prolaps a avulzní poranění levatoru. Čes Gynek, 2012, 77(4), s. 304–307.
29. US Food and Drug Administration. FDA safety communication: update on serious complications associated with transvaginal placement of surgical mesh for pelvic organ prolapse. July 13, 2011. http://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm262435.htm
30. US Food and Drug Administration. FDA strengthens requirements for surgical mesh for the transvaginal repair of pelvic organ prolapse to address safety risks. January 4, 2016. http://www.fda.gov/newsevents/newsroom/pressannouncements/ucm479732.htm
31. Turner, LC., Lavelle, ES., Shepherd, JP. Comparison of complications and prolapse reccurence between laparoscopic and vaginal uterosacral ligament suspension for the treatment of vaginal prolapse. Int Urogynecol J, 2016, 27(5), p. 797–803.
32. Wong, V., Shek, KL., Goh, J., et al. Cystocele recurrence after anterior colporrhaphy with and without mesh use. Eur J Obstet Gynecol Reprod Biol, 2014, 172, p. 131–135.
33. Wu, PY., Chang, CH., Shen, MR., et al. Seeking new surgical predictors of mesh exposure after transvaginal mesh repair. Int Urogynecol J, 2016, 27(10), p. 1547–1555.
34. Zoorob, D., Karram, M., Stecher, A., et al. Analysis of surgical outcomes and determinants of litigation among women with transvaginal mesh complications. Female Pelvic Med Reconstr Surg, 2016, 22(6), p. 404–409.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2017 Issue 6
-
All articles in this issue
- Léčebný efekt a perzistence na léčbě mirabegronem u pacientů s příznaky hyperaktivního močového měchýře v multicentrické klinické studii
-
Vaginální rekonstrukce prolapsu pánevních orgánů: efekt, komplikace, vliv na močové a pohlavní funkce a kvalitu života ve dvouletém follow-up
Část I. Vaginální nález a komplikace - Obrat plodu zevními hmaty z polohy podélné koncem pánevním po 36. týdnu gravidity – hodnocení úspěšnosti a komplikací
- Ambulantní miniinvazivní léčba funkčních cyst ovaria
- Hypercholesterolémie v těhotenství: úvahy o jejich etiologii a diagnostickém významu
- Souvisí postoje žen k těhotenství, porodu a mateřství s délkou porodu?
- Cystická adenomatoidná malformácia plodu
- Placenta percreta a její atypická lokalizace jako příčina silného nitrobřišního krvácení
- Současné limity prevence karcinomu děložního hrdla v České republice
- Úloha T-regulačních lymfocytů v patogenezi předčasného porodu
- Kvalita DNA ve spermiích je negativně ovlivněna věkem mužů a je rizikovým faktorem početí
- Výskyt děložních sarkomů v západních Čechách, Gynekologicko-porodnická klinika LF UK a FN Plzeň
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Obrat plodu zevními hmaty z polohy podélné koncem pánevním po 36. týdnu gravidity – hodnocení úspěšnosti a komplikací
- Ambulantní miniinvazivní léčba funkčních cyst ovaria
- Kvalita DNA ve spermiích je negativně ovlivněna věkem mužů a je rizikovým faktorem početí
- Placenta percreta a její atypická lokalizace jako příčina silného nitrobřišního krvácení
