Management péče o HIV pozitivní těhotné v období let 1996–2014
Management of care of HIV-positive pregnant women in the period 1996–2014
Objective:
The evaluation of multidisplinary care about HIV positive pregnant women in the Czech Republic.
Design:
Review.
Settings:
Gynekologicko-porodnická klinika 1. LF UK a Nemocnice na Bulovce, Praha.
Methods:
The vertical transmission of HIV infection from mother to fetus occurs most often during birth, still 1–2% of HIV-positive pregnant women will transfer the virus transplacenta. Due to careful screening for HIV during pregnancy, counselling, combination antiretroviral (cART) therapy, childbirth planning and its performance by C-section there appears a significant decrease of the virus transmission to the fetus, its occurrence is around 2%. If the HIV infection is detected in the context of screening for sexually transmitted infections (STIs), we begin with combined antiretroviral therapy (cART) depending on the level of viremia and CD4 as soon as possible. All HIV-positive pregnancies are tested for possible coinfection with hepatitis C. Since the first application of the antiretroviral treatment, the therapy is applies throughout the duration of the pregnancy. The labours of the HIV - positive women in the Czech Republic are scheduled. The primary choice is a caesarean section during the 38th week of pregnancy.
Conclusion:
From 1996–2014 the HIV positive status at 18 months of child age was confirmed in 4 cases in the Czech Republic. Three children were born to mothers whose HIV status was unknown at the time of the birth. Thanks to strict adherence to the interdisciplinary care, HIV positive woman have a chance to deliver a HIV-negative newborn and the risk of the transmission of the virus is significantly low.
Keywords:
vertical transmission, transplacental transmission, STI screening, cART, cesarean section, prophylactic cART therapy of newborn
Autoři:
M. Mojhová 1
; I. Mikysková 1; M. Halaška 1; M. Staňková 2; H. Rozsypal 2; J. Šrámek 3; J. Záhumenský 4; M. Malý 5
Působiště autorů:
Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce, Praha, přednosta prof. MUDr. M. Halaška, DrSc.
1; Klinika infekčních, parazitárních a tropických nemocí 1. LF UK, Praha, přednosta MUDr. H. Rozsypal, CSc.
2; Biofyzikální ústav LF Masarykovy univerzity, Brno, přednosta prof. RNDr. V. Mornstein, CSc.
3; Gynekologicko-porodnická klinika nemocnice, Trnava, přednosta doc. MUDr. J. Záhumenský, Ph. D.
4; Státní zdravotní ústav Praha, ředitel RNDr. V. Němeček, CSc.
5
Vyšlo v časopise:
Ceska Gynekol 2016; 81(3): 177-181
Souhrn
Cíl práce:
Sonda do péče o HIV pozitivní těhotnou včetně zhodnocení multioborové spolupráce.
Typ studie:
Přehledový článek.
Název a sídlo pracoviště:
Gynekologicko-porodnická klinika 1. LF UK a Nemocnice na Bulovce, Praha.
Metodika:
K vertikálnímu přenosu HIV infekce z matky na plod dochází nejčastěji za porodu, přesto u 1–2 % HIV pozitivních těhotenství dojde k přestupu viru transplacentárně. Díky pečlivému screeningu HIV v průběhu těhotenství, poradenství, kombinované antiretrovirové (cART) terapii, plánování porodu a jeho vedení císařským řezem došlo k výraznému poklesu přenosu viru na plod a pohybuje okolo 2 %. Pokud byla HIV infekce prokázána až v rámci screeeningu sexuálně přenosných infekcí (STI), zahajuje se podávání kombinované antiretrovirové terapie (cART) v závislosti na virémii a hladině CD4 lymfocytů co nejdříve. U všech HIV pozitivních těhotných je vyšetřována možná koinfekce virem hepatitidy C. Od aplikace první dávky antiretrovirotik probíhá léčba po celou dobu trvání těhotenství.
Závěr:
V České republice porod u HIV pozitivní ženy probíhá plánovaně. Primární volbou je císařský řez v průběhu 38. týdne. Od roku 1996 do roku 2014 byl v České republice HIV pozitivní status v 18 měsících věku dětí potvrzen ve čtyřech případech. Ve třech případech se jednalo o děti narozené matkám, u nichž byl HIV status v době porodu neznámý. HIV pozitivní ženy mají díky mezioborové péči možnost významně snížit riziko přenosu HIV infekce na plod a porodit zdravého jedince.
Klíčová slova:
vertikální přenos, transplacentární přenos, screeningová vyšetření STI, cART, císařský řez, profylaktická cART léčba novorozence
HIV V GRAVIDITĚ
K vertikálnímu přenosu HIV infekce z matky na plod dochází nejčastěji za porodu, přesto u 1–2 % HIV pozitivních těhotenství dojde k přestupu viru transplacentárně. Transport zprostředkují dendritické a Hofbauerovy buňky ve stromatu choriových klků, které exprimují na svůj povrch lektiny, k nimž virus HIV adheruje s vysokou afinitou. Riziko infekce novorozence je přímo úměrné velikosti virové nálože v krvi matky. Novorozenec se může infikovat také při kojení mateřským mlékem [6, 7].
Před zavedením vyšetření na HIV v těhotenství se pohybovalo riziko přenosu mezi 25 až 30 %. Díky pečlivému screeningu HIV v průběhu těhotenství, poradenství, kombinované antiretrovirové (cART) terapii, plánování porodu a jeho vedení císařským řezem došlo k výraznému poklesu přenosu viru na plod. Nyní se riziko přenosu infekce na plod pohybuje okolo 2 % [8]. Díky mnoha studiím zaměřeným na HIV u těhotných bylo prokázáno, že těhotenství nezhoršuje průběh infekce a také nezvyšuje mortalitu HIV pozitivních těhotných žen [5]. Zatím není úplně jasné, zda infekce HIV může ovlivňovat faktory vedoucí k prematuritě, restrikci růstu plodu, nebo mrtvorozenosti [2]. Je však prokázáno, že používaní antiretrovirotik, jako je například zidovudin, pomáhá snížit riziko vertikálního přenosu HIV, což významně vyvažuje případný negativní dopad léčby na plod.
POSKYTOVANÁ PÉČE V GRAVIDITĚ
HIV pozitivní těhotná žena absolvuje všechna doporučená screeningová vyšetření a je preferován prvotrimestrální screening. U všech HIV pozitivních těhotných je vyšetřována možná koinfekce virem hepatitidy C.
V zahraničních doporučených postupech se u žen s hlubokým imunodeficitem uvádí potřeba profylaxe oportunních infekcí vyvolaných např. Mycobacterium avium a Pneumocystis jiroveci. Z gynekologického hlediska se u pacientek s HIV provádí testování na přítomnost prvoka bičenky poševní (Trichomonas vaginalis), jež může být rizikovým faktorem pro předčasný odtok plodové vody.
Během gravidity HIV pozitivní žena dochází do specializované ambulance pro HIV pozitivní těhotné. Pokud byla HIV infekce prokázána až v rámci screeeningu sexuálně přenosných infekcí (STI), zahajuje se podávání kombinované antiretrovirové terapie (cART) v závislosti na virémii a hladině CD4 lymfocytů co nejdříve. U ženy se známou HIV infekcí se buď pokračuje v již zavedené kombinované antiretrovirové terapii, pouze zahrnuje-li efavirenz (Stocrin), je třeba jej z léčby vyloučit pro jeho teratogenní účinek, nebo se cART zahájí v průběhu druhého trimestru. Pokud žena nevyžaduje léčbu a léky plní funkci profylaxe vertikálního přenosu, lze se spokojit s dvojkombinací antiretrovirotik (tedy ne s úplnou trojkombinací).
Léčba HIV pozitivních gravidních žen je zobrazena v tabulce 1 [3, 15].
![Léčba HIV pozitivních gravidních žen [3, 15]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/b83c8077da5bd59795a3ef5d043d5800.png)
Před zahájením nebo úpravou medikace je vyšetřena virová nálož, rezistence HIV vůči antiretrovirotikům, je provedeno podrobné klinické vyšetření [1,11,13]. Pokud je díky pravidelně užívané cART terapii prokázána nulová virová nálož, je riziko přenosu výrazně sníženo. První kontrola po úpravě medikace antiretrovirotik je zaměřena na závažnost nežádoucích účinků (útlum kostní dřeně, nauzea atd.) a provádí se za dva až čtyři týdny po zahájení terapie. Virologická odpověď se posoudí z odběru virové nálože přibližně po třech měsících léčby. Současně se vyšetřují subpopulace CD4+ lymfocytů, které informují o stupni imunodeficitu a naléhavosti případné profylaxe oportunních infekcí [4, 7, 8].
Antiretrovirová (ART) terapie užívaná v graviditě je rozdělena do tří skupin [3]:
- NRTI – nukleosidové (např. zidovudin, lamivudin) a NtRTI – nukleotidové (tenofovir, viread) inhibitory reverzní transkriptázy;
- NNRTI – nenukleosidové inhibitory reverzní transkriptázy (např. nevirapin)
- IP – inhibitory proteázy (např. lopinavir).
Antiretrovirotika používaná v těhotenství se řadí ke třetí, resp. čtvrté skupině, nicméně není vyloučeno, že žena může mít zavedenu léčbu, jejíž součástí je některé novější antiretrovirotikum ze skupiny inhibitorů vstupu, antagonistů CCR5 receptorů nebo inhibitorů integrázy. V České republice jsou dobré zkušenosti s dvojkombinací zidovudin, lamivudin (ZDV+ 3TC – combivir) [11].
Od aplikace první dávky antiretrovirotik probíhá léčba po celou dobu trvání těhotenství. Invazivní vyšetřovací metody (AMC, CVS) jsou relativně bezpečné v případě nulové virové nálože u matky. Pokud je přítomna jen minimální prokazatelná virémie či není její hladina známa, je doporučena intravenózní aplikace antiretrovirotik před výkonem.
POROD
V některých zemích mohou HIV pozitivní těhotné ženy rodit vaginálně, jsou-li splněny určité podmínky, zejména přítomnost téměř nulové hladiny virové nálože mezi 34.–36. týdnem gravidity, tj. do 50 kopií/ml a za předpokladu kontinuálního užívání cART. Při splnění těchto podmínek je riziko vertikálního přenosu viru HIV minimální. Mezi tyto země patří např. USA, Velká Británie, Francie, Norsko aj. Při virové náloži < 1000 kopií/ml se žena v těchto zemích může sama rozhodnout, zda bude rodit vaginálně, či zvolí císařský řez. Při tomto postupu však není k dispozici dostatečný soubor dat hodnotící riziko přenosu viru z matky na plod. V případě vaginálního vedení porodu není vhodné provádět invazivní výkony, jako je amniotomie, užití fetální skalpové elektrody, odběr krve z hlavičky plodu, které stejně jako epiziotomie mohou zvyšovat riziko vertikálního přenosu HIV z matky na plod. Je-li virová nálož ≥ 1000 kopií/ml, není ženám již vaginální porod doporučován a preferuje se plánované ukončení těhotenství císařským řezem v průběhu 38. týdne [9, 10].
V České republice porod u HIV pozitivní ženy probíhá plánovaně. Primární volbou je císařský řez v průběhu 38. týdne (37+1 až 38+0). Vycházíme ze znalosti faktu, že v případě jakékoli nenulové virové nálože při císařském řezu je významně nižší riziko vertikálního přenosu HIV na plod oproti vaginálnímu porodu. Primární císařský řez je tak prezentován jako profylaktické opatření přenosu HIV. Jediným pracovištěm provádějícím císařské řezy u HIV pozitivních žen je v České republice Nemocnice Na Bulovce. Těhotné jsou v péči svých obvodních gynekologů do 34.–36. týdne těhotenství a poté jsou do naší nemocnice odeslány k vyšetření a stanovení termínu císařského řezu. Operace se provádí na operačních sálech kliniky infekčních a parazitárních nemocí. Tři hodiny před plánovaným císařským řezem je rodičce aplikován intravenózně zidovudin v dávce 2 mg/kg (viz tabulka 2). Další aplikace antiretrovirotik probíhá během císařského řezu. V pooperačním období je stavěna laktace standardním podáním cabergolinu v obvyklé dávce a režimu.
Dávkování zidovudinu gravidním ženám a novorozencům přehledně ukazuje tabulka 2.
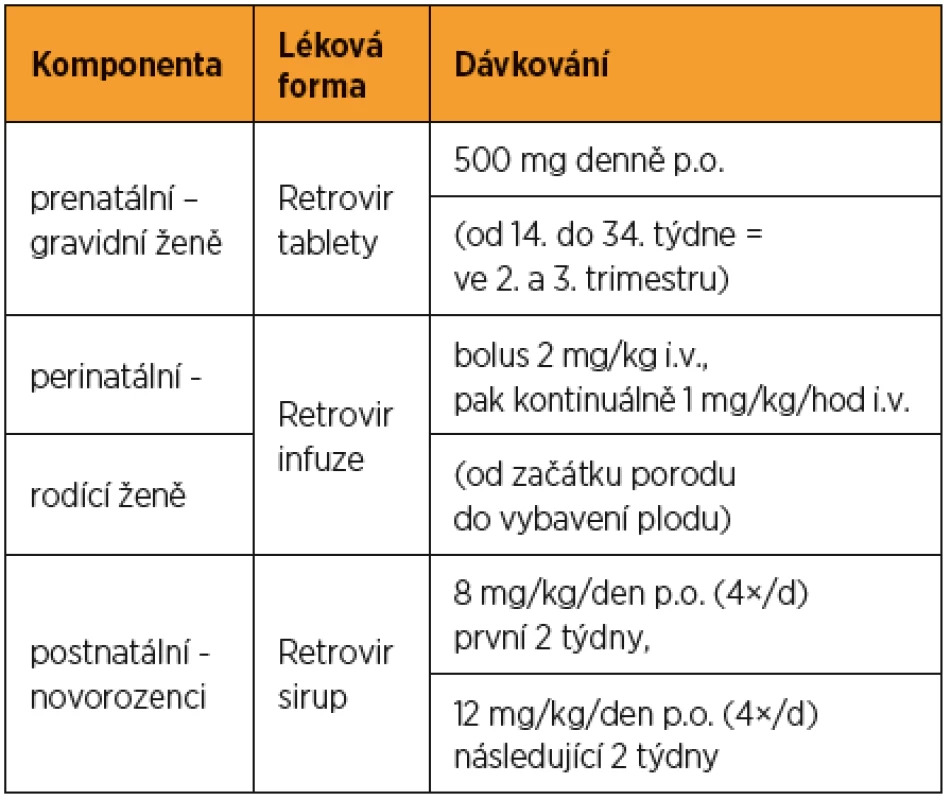
Novorozenci je po porodu antiretrovirová terapie podána co nejdříve. Obvyklý počátek aplikace je interval 6–12 hodin po porodu a léčba pokračuje do věku šesti týdnů. V případě, že byla HIV infekce matky zjištěna postpartálně, je u novorozence indikována dvojkombinace antiretrovirotik. Nejčastěji se jedná o zidovudin se třemi dávkami nevirapinu v prvním týdnu života (ihned po zjištění, 48 hodin po první dávce, 96 hodin po druhé dávce) [11, 12, 13]. Doporučená dávka ZDV je 8 mg na kg/24 hod u donošených novorozenců. Dávkování u nezralých novorozenců, narozených do 35. tt je 2 mg/kg a titr dávkování se zvyšuje do věku 15 dnů na 3 mg/kg. U dětí narozených před 30. týdnem těhotenství se terapie zahajuje dávkou 1,5 mg/kg a postupně se zvyšuje na dávku 3 mg/kg do věku čtyř týdnů [14]. Dále je dítě sledováno do 18 měsíců věku a teprve poté se hodnocení jeho HIV statutu uzavírá. Od roku 1996 byla v ČR HIV pozitivita u dítěte prokázána jen ve třech případech ve sledovaném období do konce roku 2014.
DISKUSE
Infekce HIV je nevyléčitelným onemocněním, protože není možné virus eradikovat z organismu. Díky kombinované antiretrovirové terapii (cART) je možné účinně omezit replikaci viru. Významné prodloužení délky života a jeho kvality je umožněno díky zpomalení progrese imunodeficience. Testování sexuálně přenosných infekcí na konci prvního trimestru má pro zahájení antiretrovirové terapie své neodmyslitelné místo, protože téměř polovina žen se o svém HIV statutu dozvídá až v těhotenství. Po včasném zahájení terapie tak HIV pozitivní ženy dostávají šanci porodit „zdravé“ (HIV negativní) dítě.
Je otázkou, zda vést těhotenství u HIV pozitivní ženy jako rizikové od zahájení prenatální péče. Častokrát se setkáme s těhotnými, které mimo HIV projdou těhotenstvím bez dalších rizik. Z toho poté vyplývá i další otázka, zda je nutná centralizace rodiček na jedno pracoviště a hospitalizace na KIPN. Virus HIV je výrazně termolabilní oproti viru hepatitidy C, jehož virulence je výrazně vyšší. Pokud jsou dodržena všechna hygienická doporučení, je pravděpodobnost přenosu HIV minimální. HIV pozitivní těhotné užívající antiretrovirovou profylaxi jsou pod přísným dohledem specialisty infekčního lékařství a většina z nich má v průběhu 34.–36. týdne těhotenství téměř nebo zcela nulovou virovou nálož. Ze zkušeností našeho pracoviště by se tak dalo říci, že se z hlediska volby ukončení těhotenství řídíme především tradicí a pro překážky při zajištění technických a logistických podmínek splnění řádného podání antiretrovirotik rodičce a posléze i dítěti plánovaně ukončujeme těhotenství.
Při plánovaní císařského řezu co nejblíže termínu porodu se vědomě dopouštíme určitého porušení doporučených postupů České gynekologické společnosti z hlediska hraniční maturity plodu. Snažíme se tak omezit rizika pramenící z předčasného odtoku plodové vody, po němž musí být těhotná nejprve dopravena na naše pracoviště k vyšetření. Následně pacientku odesíláme na kliniku infekčních a parazitárních nemocí, kde je hospitalizována, probíhá zde předoperační příprava, aplikace antiretrovirotik a samotný porod. Přitom plod musí být vybaven v intervalu do čtyř hodin po odtoku plodové vody (PROM). Hranice čtyř hodin po PROM je považována za bezpečnou z hlediska minimálního rizika vertikálního přenosu HIV infekce na plod. Dodržení tohoto intervalu je tak často nereálné. Pokud by tyto překážky byly překonány, možná by HIV infekce přestala být takovým strašákem a třeba by nás vedla k myšlence, zda ke každému dalšímu porodu přistupujeme stejně jako v případě porodu HIV pozitivní rodičky. Protože právě další rodička bez adekvátní předporodní péče, kterou nepodstoupila i s vědomím vystavení se riziku přenosu STI v průběhu těhotenství, může být HIV pozitivní v nedetekovatelném okně HIV infekce.
ZÁVĚR
Od roku 1996 do roku 2014 byl v České republice HIV pozitivní status v 18 měsících věku dětí potvrzen ve čtyřech případech. Ve třech případech se jednalo o děti narozené matkám, u nichž byl HIV status v době porodu neznámý [16].
Ačkoli těhotenství ukončujeme na hranici maturity plodu, nebyl v našem souboru plánovaných císařských řezů novorozenec s poruchou poporodní adaptace a všechny děti byly ponechány na klinice infekčních a parazitárních nemocí u svých matek. HIV pozitivní ženy mají díky mezioborové péči možnost významně snížit riziko přenosu HIV infekce na plod a porodit zdravého jedince.
MUDr. Martina Mojhová
Gynekologicko-porodnická klinika
Nemocnice Na Bulovce
Budínova 2
180 00 Praha 8
e-mail: martina.mojhova@bulovka.cz
Zdroje
1. Bartůňková, J. Imunodeficience. Praha: Grada Publishing, 2002, 232 s.
2. Carceller, A., Ferreira, E., Alloul, S., Lapointe, N. Lack of effect on prematurity, birth weight, and infant growth from exposure to protease inhibitors in utero and after birth. Pharmacotherapy, 2009, 11, p. 1289–1296.
3. Cooper, ER., Charurat, M., Mofenson, L., et al. Combination antiretroviral strategies for the treatment of pregnant HIV-1-infected women and prevention of perinatal HIV-1 transmission. J Acquir Immune Defic Syndr, 2002, 29, 5, p. 484–494.
4. Ekouevi, DK., Inwoley, A., Tonwe-Gold, B., et al. Variation of CD4 count and percentage during pregnancy and after delivery: implications for HAART initiation in resource-limited settings. AIDS Res Hum Retroviruses, 2007, 23, 12, p. 1469–1474.
5. European Collaborative Study. Mother-to-child transmission of HIV infection in the era of highly active antiretroviral therapy. Clin Infect Dis, 2005, 40, 3, p. 458–465.
6. Garcia, PM., Kalish, LA., Pitt, J., et al. Maternal levels of plasma human immunodeficiency virus type 1 RNA and the risk of perinatal transmission. Women and Infants Transmission Study Group. N Engl J Med, 1999, 341, 6, p. 394–402.
7. Gisslen, M., Alqvist-Rastad, J., Albert, J., et al. Antiretroviral treatment of HIV infection: Swedish recommendations 2005. Scand J Infect Dis, 2006, 38, 2, p. 86–103.
8. Floridia, M., Ravizza, M., Pinnetti, C., et al. Treatment change in pregnancy is a significant risk factor for detectable HIV-1 RNA in plasma at end of pregnancy. HIV Clin Trials, 2010, 11, 6, p. 303–311.
9. Guidelines for the use of antiretroviral agents in HIV-1 infected adults and adolescents. Available on http://aidsinfo.nih.gov/guidelines.
10. Ioannidis, JP., Abrams, EJ., Ammann, A., et al. Perinatal transmission of human immunodeficiency virus type 1 by pregnant women with RNA virus loads
11. Jilich, D., Machala, L., Rozsypal, H., et al. Návrh doporučeného postupu očkování u dospělých osob infikovaných virem HIV-1. Klin mikrobiol inf Lék, 2008, 14, 2, s. 59–64.
12. Moodley, D., Moodley, J., Coovadia, H., et al. A multicenter randomized controlled trial of nevirapine versus a combination of zidovudine and lamivudine to reduce intrapartum and early postpartum mother-to-child transmission of human immunodeficiency virus type 1. J Infect Dis, 2003, 187, 5, p. 725–735.
13. Nielsen-Saines, K., Watts, DH., Veloso, VG., et al. Three postpartum antiretroviral regimens to prevent intrapartum HIV infection. N Engl J Med, 2012, 366, 25, p. 2368–2379.
14. Petra Study Team. Efficacy of three short-course regimens of zidovudine and lamivudine in preventing early and late transmission of HIV-1 from mother to child in Tanzania, South Africa, and Uganda (Petra study): a randomised, double-blind, placebo-controlled trial. Lancet, 2002, 359, 9313, p. 1178–1186.
15. Sedláček, D., Staňková, M., Machala, L., et al. Komplexní postup antiretrovirové léčby osob infikovaných virem lidské imunodeficience (HIV) v České republice. Klin mikrobiol inf Lék, 2007, 13, 1, s. 28–34.
16. www.szu.cz, Státní zdravotní ústav, Národní referenční laboratoř pro HIV/AIDS, RNDr. Vratislav Němeček, CSc.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2016 Číslo 3
-
Všechny články tohoto čísla
- Přínos biopsie sentinelových uzlin pro léčbu lokálně pokročilých stadií karcinomu děložního hrdla
-
Dlaždicobuněčné prekancerózy vulvy
Historie a současný stav problematiky - Management péče o HIV pozitivní těhotné v období let 1996–2014
- Operace endometriomů ovaria a ovariální rezerva
- Paraneoplastické neurologické syndromy u gynekologických malignit
- Antepartální možnosti prevence epiziotomie a ruptury hráze při porodu
- Vplyv systémovej enzýmovej terapie na hojenie jazvy po cisárskom reze
- Akutní pankreatitida v graviditě komplikovaná rupturou aneuryzmatu arteria lienalis
- Spontánní porod po dvou císařských řezech a jeho možné komplikace – kazuistika
- Rupture of focal nodular hyperplasia in the 37th week of pregnanacy – case report
- Traumatická ruptura spony při vaginálním porodu – kazuistika
- Adrenokortikální onkocytom jako raritní příčina Cushingova syndromu v graviditě a následná děložní ruptura po porodu
- Současná témata reprodukční medicíny v České republice
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Traumatická ruptura spony při vaginálním porodu – kazuistika
- Antepartální možnosti prevence epiziotomie a ruptury hráze při porodu
- Spontánní porod po dvou císařských řezech a jeho možné komplikace – kazuistika
- Operace endometriomů ovaria a ovariální rezerva
