Ureteroarteriální píštěl – těžký projev urologické toxicity s možnými fatálními následky
Ureteroarterial fistula – a severe manifestation of urological toxicity with possibly fatal consequences
Aim: A retrospective audit from a urological center focused on urological fistulas that directly connect with the treatment of gynecological malignancy. Ureteroarterial fistulas, i.e., pathological communication between the ureter and the artery, are discussed in more detail. Materials and methods: Over a period of ten years, from 2011 to 2020, a group of 47 patients with a diagnosis of urinary fistula was retrospectively evaluated. These patients, with a history of treatment for gynecological malignancy, were sent to our clinic from local and non-regional departments in the Czech Republic. We found three cases of ureteroarterial fistula in the presented analysis that focused on urological toxicity of oncogynecological treatment. Results: Within the mentioned period of ten years, we recorded 64 cases of urinary fistulas, and 47 patients (73.4%) were directly related to oncogynecological treatment. In the group with gynecological tumors, we found three patients (6.4%) with a diagnosis of ureteroarterial fistula, two of whom died directly related to this complication (exsanguination). These patients were treated for cervical cancer. All of them underwent radiotherapy during the treatment. Conclusion: Ureteroarterial fistulas are the most severe complications that can occur in medicine. This work confirms that we have encountered these cases even recently. Management is highly demanding for patients affected in this way and requires multidisciplinary cooperation. Endovascular intervention methods can control bleeding in emergency situations with non-surgical approaches. However, they are usually the first step towards a definitive surgical solution.
Keywords:
hematuria – malignancy – fistula – ureter – artery
Autoři:
Jiří Špaček 1
; Petr Hoffmann 2
; Miroslav Lojík 2
; Igor Guňka 3
; Miloš Broďák 1
; Jiří Petera 4; Jiří Špaček 5
Působiště autorů:
Urologická klinika LF UK a FN Hradec Králové
1; Radiologická klinika LF UK a FN Hradec Králové
2; Chirurgická klinika LF UK a FN Hradec Králové
3; Klinika onkologie a radioterapie LF UK a FN Hradec Králové
4; Porodnická a gynekologická klinika LF UK a FN Hradec Králové
5
Vyšlo v časopise:
Ceska Gynekol 2024; 89(4): 293-297
Kategorie:
Původní práce
doi:
https://doi.org/10.48095/cccg2024293
Souhrn
Cíl: Retrospektivní audit z urologického centra zaměřený na urologické píštěle, které vznikly v přímé souvislosti s léčbou gynekologické malignity. Podrobněji diskutované jsou ureteroarteriální píštěle, tedy patologické komunikace mezi močovodem a tepnou. Materiál: Jedná se retrospektivní analýzu případů v 10letém období (2011–2020), kdy bylo diagnostikováno a léčeno na našem pracovišti celkem 47 onkogynekologických pacientek s diagnózou močové píštěle. Jednalo se o případy, které byly na naši kliniku odeslány z lokálních, ale i ostatních pracovišť ČR. V rámci tohoto retrospektivního auditu zaměřeného na urologickou toxicitu onkogynekologické léčby jsme komplikaci ve formě ureteroarteriální píštěle zaznamenali celkem 3krát. Výsledky: Z celkového počtu 64 případů močových píštělí, které jsme za 10 let zaznamenali, bylo 47 pacientek (73,4 %) v přímé souvislosti s onkogynekologickou léčbou. Ve skupině s gynekologickými nádory jsme se setkali u třech pacientek (6,4 %) s diagnózou ureteroarteriální píštěle, přičemž dvě z nich v souvislosti s touto komplikací zemřely (exsangvinace). Ve všech případech se jednalo o pacientky léčené pro karcinom děložního čípku. Tyto ženy podstoupily v průběhu léčby radioterapii. Závěr: Ureteroarteriální píštěle jsou dnes těmi nejzávažnějšími komplikacemi, které mohou v medicíně vůbec nastat. Tato práce potvrzuje, že se s těmito případy setkáváme reálně i v dnešní době. U takto postižených pacientek bývá management extrémně náročný a vyžaduje víceoborovou spolupráci. Metody endovaskulární intervence umožňují v urgentních situacích nechirurgickým přístupem kontrolu krvácení. Zpravidla ale bývají prvním krokem k definitivnímu chirurgickému řešení.
Klíčová slova:
hematurie – malignita – píštěl – ureter – arterie
Úvod
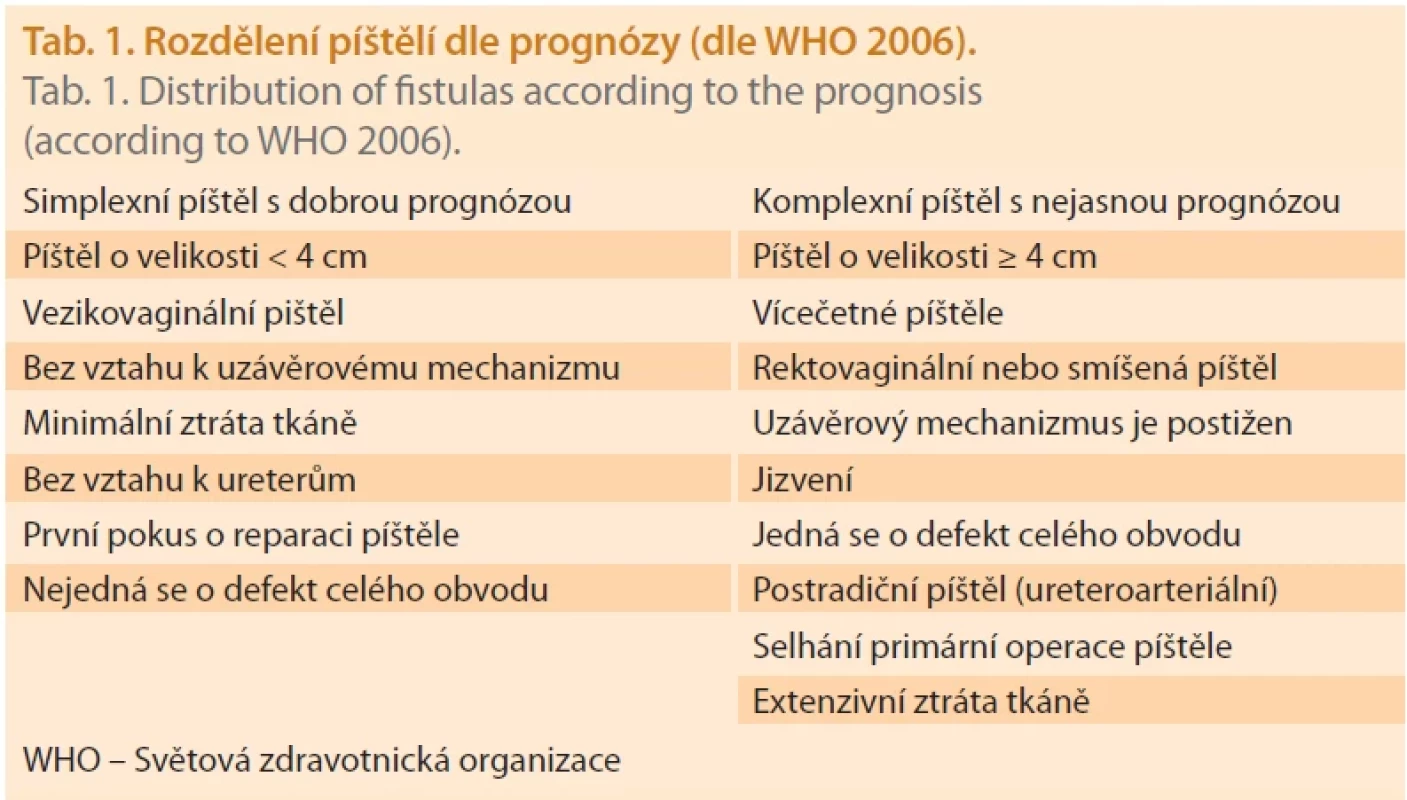
Patologické komunikace neboli píštěle se všemi klinickými důsledky patří mezi nejtěžší komplikace, se kterými se v moderní medicíně setkáváme. Kromě toho, že zásadně mění kvalitu života, mohou znamenat i jeho bezprostřední ohrožení [1]. Příkladem je ureteroarteriální píštěl, která představuje patologickou komunikaci mezi močovodem a velkou pánevní cévou nebo dokonce i aortou. I když se zdaleka nejedná o běžnou situaci, zprávy o ní se stávají častější a potenciální letalita je zřejmá. O tom svědčí celá řada prací, které byly v poslední době publikovány [2,3]. Pro naši studii jsme využili klasifikaci Světové zdravotnické organizace (WHO) z roku 2006, která rozděluje píštěle na simplexní s dobrou prognózou na zhojení a komplexní píštěle s nejasnou prognózou (tab. 1) [4]. Vycházíme-li z tohoto rozdělení, tak ureteroilické píštěle patří mezi komplexní postradiační píštěle.
Materiál a metoda
Retrospektivní studie případů onkogynekologických pacientek z našeho urologického centra, u nichž byla diagnostikována patologická komunikace mezi močovými cestami a ostatními orgány. Sledováno bylo 10leté období v letech 2011–2020.
Výsledky
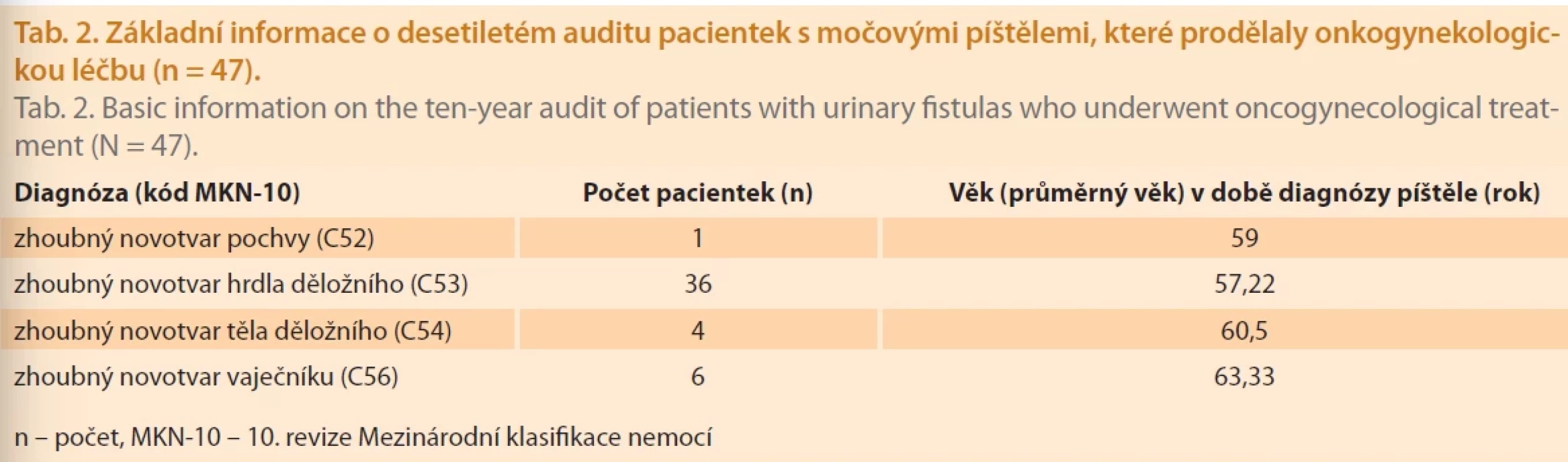
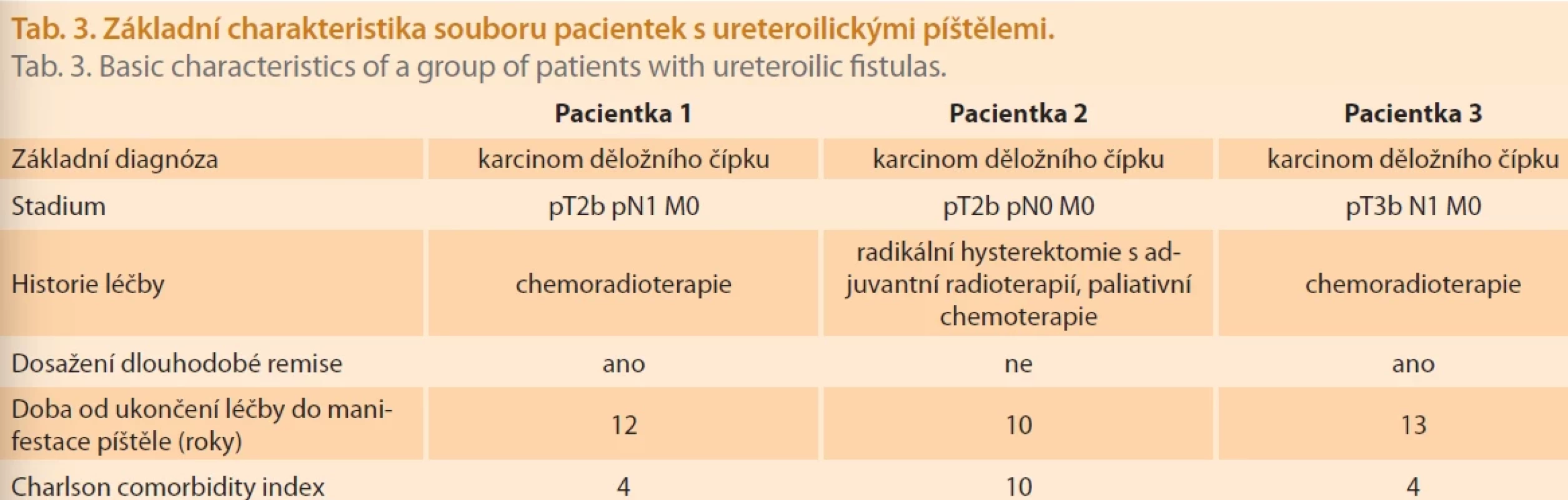
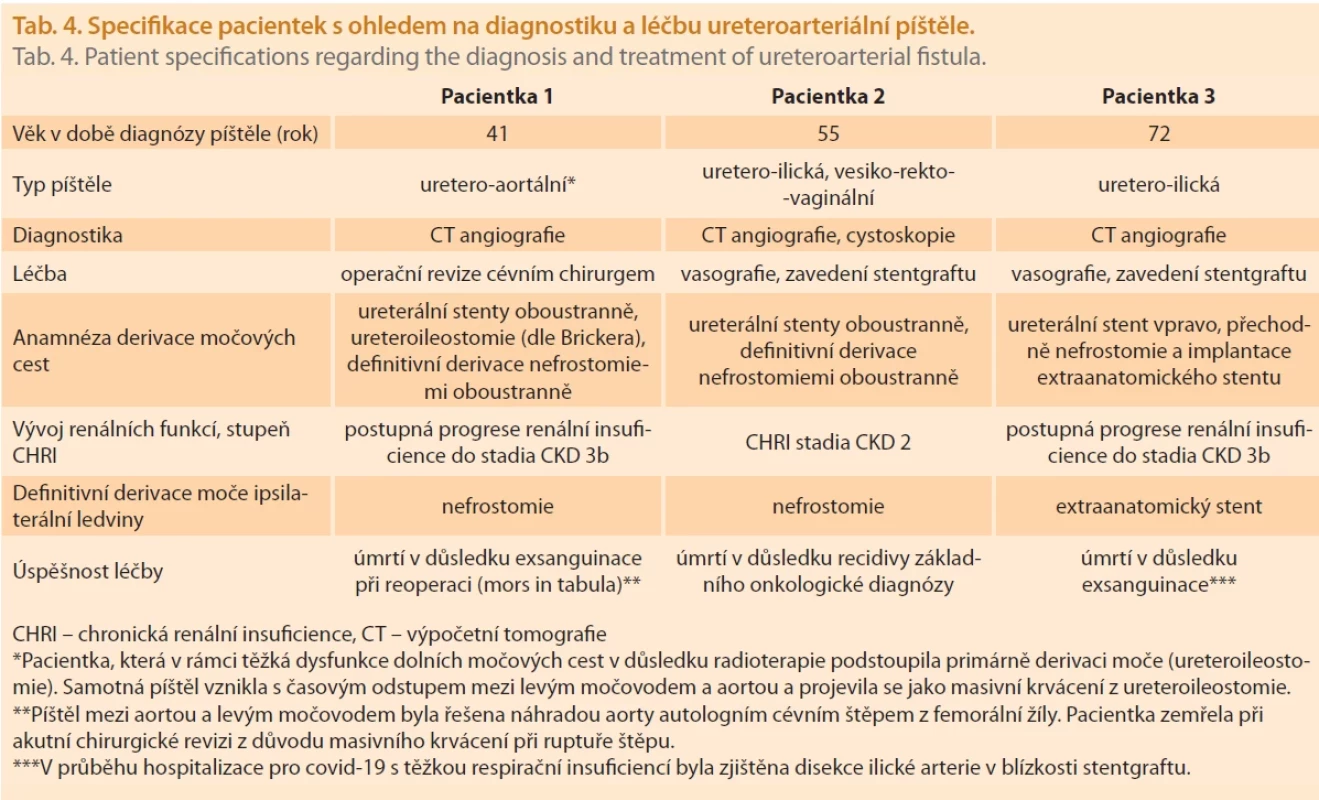
V 10letém období bylo zaznamenáno 64 případů močových píštělí. U 47 pacientek (73,4 %) byl vznik patologické komunikace dáván do přímé souvislosti s proběhlou onkogynekologickou léčbou (tab. 2). V celém souboru (n = 64) bylo zaznamenáno 23 simplexních a 41 komplexních píštělí. Ve třech případech diagnostikoval urolog ve spolupráci s radiologem komplexní ureteroarteriální píštěl. Jednalo se o pacientky po onkogynekologické léčbě pro karcinom děložního čípku (tab. 3). Ve dvou případech byla prokázána komunikace mezi ureterem a vnitřní ilickou arterií a u jedné pacientky po Brickerově derivaci moče vznikla píštěl mezi levým močovodem a aortou. Ve všech případech došlo postupně k progresi chronické renální insuficience i přes založení derivace moče. Dvě pacientky zemřely v přímé souvislosti s krvácením z ureteroarteriální píštěle a jedna pacientka zemřela v důsledku recidivy karcinomu děložního čípku (tab. 4).
Diskuze
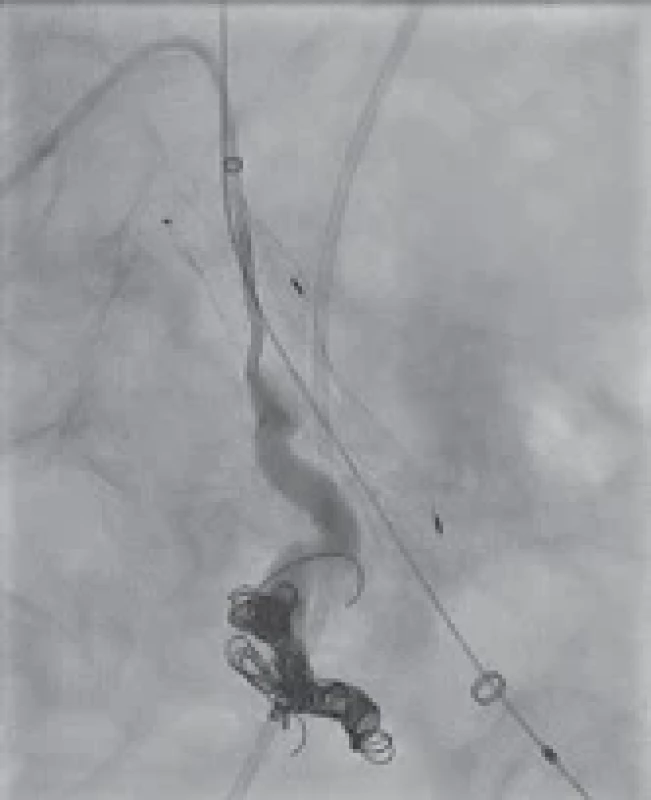
Patologická komunikace mezi cévním řečištěm a močovými cestami je raritním, ale o to závažnějším stavem. Úspěšnost léčby závisí na rychlé diagnostice a dostupnosti metod intervenční radiologie a konzultaci cévního chirurga. V literatuře se setkáváme spíše s kazuistickými sděleními nebo s přehledy, které vycházejí z hodnocení sérií případů, a publikovaná data jsou heterogenní. Uvádí se, že přibližně v 15 % se jedná o píštěl primární, vznikající na podkladě cévních onemocnění (cévní malformace, aneuryzma), a v 85 % případů je etiologie sekundární, u nichž mezi nejvýznamnější rizikové faktory patří především operace nebo radioterapie pro malignitu v oblasti pánve [5]. Nejnovější práce však uvádí ještě vyšší podíl sekundárně vzniklých píštělí (97,5 %). Specifickým rizikem je přítomnost ureterálního stentu či stentgraftu v pánevních tepnách. Kolektiv nizozemských autorů, který publikoval doposud jeden z nejobsáhlejších přehledů (metaanalýza) ureteroarteriálních píštělí (n = 470), udává, že dominantní skupinou byli pacienti s onkologickou diagnózou (n = 311) a ve 26 % případů se jednalo o pacientky s diagnózou karcinomu děložního čípku [2]. V našem souboru se jednalo o tři pacientky (6 %) s nálezem komunikace ureteru s cévou. V souladu s publikovanými daty naše práce potvrzuje přítomnost výše zmíněných rizikových faktorů vedoucích ke vzniku píštěle. Ve všech třech případech se jednalo o pacientky s diagnózou karcinomu děložního čípku a všechny podstoupily v průběhu léčby radioterapii. U dvou z nich byla provedena primární chemoradioterapie a v jednom případě se jednalo o adjuvantní radioterapii po radikální chirurgické léčbě. I když se snažíme cílevědomě kombinaci radikální chirurgické léčby a adjuvantní radikální radioterapie vyhýbat, je nutné na straně druhé konstatovat, že dojde-li ke kumulaci více negativních prognostických faktorů u konkrétního nádorového onemocnění (nepříznivý histopatologický typ, agresivní chování nádoru, neúplná resekce nádoru atd.), je právě adjuvantní radioterapie jedinou možností, jak celkový onkologický léčebný efekt posílit, a v určitých případech se této potenciálně velmi rizikové kombinaci nevyhneme ani dnes [6]. Patofyziologie vzniku sekundární ureteroilické píštěle je multifaktoriální. Za fyziologických podmínek může volně ureter klouzat po pulzující arterii. Fixace ureteru k adventicii cév v důsledku proběhlé operace, ischemie tkání vzniklá v souvislosti s radioterapií, nebezpečí nekrózy tkání při přítomnosti ureterálního stentu nebo cévního stentgraftu a uroinfekce [2,7] – to jsou patrně nejčastější příčiny, které vedou k narušení elasticity, flexibility a mikroprostředí močovodu a cév v úrovni jejich křížení a vedou v konečném důsledku ke vzniku píštěle [8]. Základním klinickým nálezem byla v naprosté většině případů hematurie různé intenzity. Mikroskopická nebo makroskopická hematurie je symptomem, který může mít více příčin. V případě zavedeného stentu se uvádí možnost koincidence hematurie od 10 do 27 % [3,9]. Masivní makroskopická hematurie, která mění svou intenzitu, manifestuje se periodicky a objevuje se u pacientů s výše uvedenými rizikovými faktory, by měla být vyšetřena ze strany urologa s mimořádnou obezřetností. Specifikem a nebezpečím ureteroarteriálních píštělí je fakt, že se nemusí a zpravidla také nevyskytuje jako kontinuální nález. Největší senzitivity radiologických (angiografie, výpočetní tomografie – CT angiografie) nebo urologických (cystoskopie, ureteropyelografie) vyšetření se dosahuje při aktivitě píštěle, která se projeví především přítomností nebo zintenzivněním hematurie. Provokační manévry mohou citlivost těchto diagnostických vyšetření zvýšit, ale s rizikem progrese krvácení a měly by být provedeny v podmínkách, které umožňují neprodlenou intervenci [10]. V našem souboru zvolil urolog jako základní vyšetření CT angiografii, která měla velmi dobrou senzitivitu. Domníváme se, že důvodem byla skutečnost, že vyšetření bylo provedeno v období vyšší intenzity hematurie. V literatuře se však setkáváme s nižší senzitivitou těchto vyšetření [11]. Samotná lokalizace píštěle závisí na průběhu močovodu. Nejčastěji to bývá v oblasti křížení se společnou nebo vnitřní ilickou arterií. Primární nebo sekundární fibróza retroperitonea, stav po transplantaci ledviny nebo operace s derivací moče mohou měnit přirozený průběh ureteru, a píštěle tak vznikají v méně obvyklých lokalizacích [12,13]. V posledních dvou dekádách prodělala léčba těchto komplikací velký posun. Rozvoj a aplikace metod intervenční radiologie znamenaly méně invazivní alternativu řešení těchto emergentních stavů ve srovnání s klasickým chirurgickým přístupem. Publikovaná data porovnávající výsledky léčby v období před rokem 2000 a po přelomu milénia dokládají pokles mortality vázané na přítomnost ureteroarteriální píštěle z 11 % na 7 % [14]. Endovaskulární intervenci s embolizací či zavedením endovaskulárních léčebných stentgraftů jsme využili u dvou našich pacientek (obr. 1). Tato metoda měla u našich pacientek dobrou toleranci i bezprostřední úspěšnost. V jednom případě došlo s odstupem 3 let k úmrtí při masivním krvácení v důsledku krvácení kolem stentgraftu. Potenciální rizika dlouhodobě zavedeného cévního stentgraftu zahrnují především možnou recidivu krvácení nebo infekci [15]. Při úspěchu endovaskulární intervence by u pacientů v dobrém výkonnostním stavu mělo následovat plánování definitivního řešení cévním chirurgem [16]. V případě ureteroaortální píštěle u pacientky s derivací moče urostomií dle Brickera byl tento nález řešen cévním chirurgem resekcí aorty a náhradou cévním štěpem. V tomto případě se stav dále komplikoval recidivou krvácení a pacientka zemřela při jedné z dalších operačních revizí na exsanguinaci. Intervence cévního chirurga tak zůstává velmi důležitým prvkem v terapii ureteroarteriálních píštělí. Úspěšným uzávěrem píštěle by se mohlo zdát, že je problém vyřešen. Z urologického hlediska však stále stojíme před otázkou derivace moče horních močových cest na postižené straně a v případě oboustranně zavedených stentů také na straně druhé. Ponechání stentů je spojeno s trvajícím nebezpečím recidivy ureteroilické píštěle. Případná infekce stentgraftu přináší další eskalaci rizika a signifikantně zvyšuje morbiditu [17]. Rozhodnutí urologa o dalším postupu tak ovlivňuje více faktorů. Stav pacienta, prognóza, funkce ledvin, preference a zázemí. V konečném důsledku může urolog nabídnout omezené spektrum řešení, které mohou znamenat významnou změnu v kvalitě života. V případě afunkce ledviny přistupujeme spíše k provedení nefrektomie [18]. V ostatních případech je dočasnou nebo trvalou derivací ledviny nefrostomie [19]. Jistou alternativu v indikovaných případech přináší zavedení extraanatomického stentu [20]. Všechny tyto derivace mají svá specifika, možné komplikace a v konečném důsledku zasahují do kvality života pacientů [21]. V našem souboru byl v jednom případě, po založení nefrostomie, proveden podvaz ureteru s následnou implantací extraanatomického stentu. V ostatních případech byla definitivní derivací nefrostomie.
V souhrnu zbývá zopakovat, že ureteroilické a v širším smyslu ureteroarteriální píštěle představují závažný projev urologické toxicity. V našem souboru jsme se setkali se třemi případy těchto komplikací. Vždy se jednalo o postiradiační píštěl s anamnézou obstrukční nefropatie se zavedeným ureterálním stentem. Narůstající počet publikovaných případů bývá dáván do souvislosti s kumulací rizikových faktorů pro vznik píštěle a současně prodloužením délky přežití [22].
Závěr
I když současná doba zažívá z hlediska léčby gynekologických malignit velký pokrok, považujeme vznik komplexní ureteroilické píštěle vždy za velmi závažnou komplikaci. Centralizace je největším posunem v péči o tyto pacientky, protože umožňuje možnost multioborového přístupu. Tato velmi náročná činnost se opírá o přítomnost intervenčního radiologa a cévního chirurga, kteří jsou důležitou součástí tohoto víceoborového týmu. Ureteroilická píštěl tak představuje nejproblematičtější typ píštěle s vysokou mortalitou, což potvrzuje i úmrtí dvou našich pacientek v souvislosti s touto komplikací. V případě ureteroilických píštělí se jedná vždy o komplexní postradiační píštěl a naše pozorování potvrzuje, že nejrizikovější skupinou zůstávají pacientky s karcinomem děložního čípku. Lze předpokládat, že frekvence těchto nejzávažnějších komplikací bude trvale nízká, nicméně musíme s nimi i do budoucna nadále počítat.
Zdroje
1. Minář L, Weinberger V, Kysela P. Komplikace radikálních onkogynekologických operací. Ceska Gynekol 2010; 75 (4): 346–352.
2. Kamphorst K, Lock TM, van den Bergh RC et al. Arterio-ureteral fistula: systematic review of 445 patients. J Urol 2022; 207 (1): 35–43. doi: 10.1097/JU.0000000000002241.
3. Geavlete P, Georgescu D, Mulțescu R et al. Ureteral stent complications – experience on 50,000 procedures. J Med Life 2021; 14 (6): 769–775. doi: 10.25122/jml-2021-0352.
4. de Bernis L. Obstetric fistula: guiding principles for clinical management and programme development, a new WHO guideline. Int J Gynaecol Obstet 2007; 99 (Suppl 1): S117–S121. doi: 10.1016/j.ijgo.2007.06.032.
5. Bergqvist D, Pärsson H, Sherif A. Arterio-ureteral fistula – a systematic review. Eur J Vasc Endovasc Surg 2001; 22 (3): 191–196. doi: 10.1053/ ejvs. 2001.1432.
6. Abu-Rustum NR, Yashar CM, Arend R et al. NCCN guidelines® insights: cervical cancer, version 1.2024. J Natl Compr Canc Netw 2023; 21 (12): 1224–1233. doi: 10.6004/jnccn.2023.0062.
7. DiCostanzo GA, Kalman PG, Trachtenberg J. Erosion of the ureter by ileofemoral arterial prosthesis. J Vasc Surg 1988; 8 (2): 190–192.
8. Heers H, Netsch C, Wilhelm K et al. Diagnosis, treatment, and outcome of arterioureteral fistula: the urologist’s perspective. J Endourol 2018; 32 (3): 245–251. doi: 10.1089/end.2017.0819.
9. Ingelfinger JR. Hematuria in adults. N Engl J Med 2021; 385 (2): 153–163. doi: 10.1056/NEJM ra1604481.
10. Augustin AM, Dalla Torre G, Kocot A et al. Endovascular therapy of arterioureteral fistulas. Vasa 2020; 50 (3): 193–201. doi: 10.1024/0301-15 26/a000922.
11. Hagspiel KD, Turba UC, Bozlar U et al. Diagnosis of aortoenteric fistulas with CT angiography. J Vasc Interv Radiol 2007; 18 (4): 497–504. doi: 10.1016/j.jvir.2007.02.009.
12. Das A, Lewandoski P, Laganosky D et al. Ureteroarterial fistula: a review of the literature. Vascular 2016; 24 (2): 203–207. doi: 10.1177/ 1708538115585261.
13. Jadhav KK, Kumar V, Punatar CB et al. Retroperitoneal fibrosis-clinical presentation and outcome analysis from urological perspective. Investig Clin Urol 2017; 58 (5): 371–377. doi: 10.4111/icu.2017.58.5.371.
14. Subiela JD, Balla A, Bollo J et al. Endovascular management of ureteroarterial fistula: single institution experience and systematic literature review. Vasc Endovascular Surg 2018; 52 (4): 275–286. doi: 10.1177/1538574418761721.
15. Daye D, Walker TG. Complications of endovascular aneurysm repair of the thoracic and abdominal aorta: evaluation and management. Cardiovasc Diagn Ther 2018; 8 (Suppl 1): S138–S156. doi: 10.21037/cdt.2017.09.17.
16. Titomihelakis G, Feghali A, Nguyen T et al. Endovascular management and the risk of late failure in the treatment of ureteroarterial fistulas. J Vasc Surg Cases Innov Tech 2019; 5 (4): 396–401. doi: 10.1016/j.jvscit.2019.06.010.
17. Vicaretti M. Pathophysiology of vascular graft infections. Mechanisms of vascular disease: a reference book for vascular specialists. Adelaide (AU): University of Adelaide Press 2011.
18. Zelhof B, McIntyre IG, Fowler SM et al. Nephrectomy for benign disease in the UK: results from the British Association of Urological Surgeons nephrectomy database. BJU Int 2016; 117 (1): 138–144. doi: 10.1111/bju.13141.
19. Šámal V, Richter I, Paldus V et al. Maligní obstrukce močovodu. Onkologie 2022; 16 (6): 322–325. doi: 10.36290/xon.2022.068.
20. Košina J, Balík M, Holub L et al. Extra-anatomické stenty jako alternativa nefrostomie. Ces Urol 2015; 19 (3): 188–193.
21. Aravantinos E, Anagnostou T, Karatzas AD et al. Percutaneous nephrostomy in patients with tumors of advanced stage: treatment dilemmas and impact on clinical course and quality of life. J Endourol 2007; 21 (11): 1297–1302. doi: 10.1089/end.2006.0104.
22. Matsunaga F, Dambaeva A, Ponsky LE et al. Systematic review of the management of ureteroarterial fistulas after ileal conduit urinary diversion. AJR Am J Roentgenol 2021; 216 (6): 1452–1461. doi: 10.2214/AJR.20.23132.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2024 Číslo 4
-
Všechny články tohoto čísla
- DNA hypermetylace tumor supresorových genů TWIST1, GATA4, MUS81 a NTRK1 u hyperplazie endometria
- Analýza imunohistochemického a genetického vzorce exprese kisspeptinu v endometriálních polypech
- Výskyt stresové inkontinence moči po laparoskopické sakrokolpopexi
- Kvalita života a psychosexuální fungování u neplodných žen a mužů v závislosti na jejich konkrétní diagnóze
- Ureteroarteriální píštěl – těžký projev urologické toxicity s možnými fatálními následky
- Endometroidní adenokarcinom s metastázou v křížovém obratli
- Císařský řez podél zadní stěny dělohy – porodnická a chirurgická komplikace neprůchodné pánve v důsledku předchozí endometriózy
- Operační léčba recidivujících gynekologických zhoubných nádorů
- Předoperační rozlišení děložních myomů a sarkomů
- Vplyv spôsobu pôrodu na epigenetické zmeny u novorodencov a ich zdravotné následky
- Pohyby pánevních kostí rodičky v průběhu vaginálního porodu
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Pohyby pánevních kostí rodičky v průběhu vaginálního porodu
- Předoperační rozlišení děložních myomů a sarkomů
- Výskyt stresové inkontinence moči po laparoskopické sakrokolpopexi
- Operační léčba recidivujících gynekologických zhoubných nádorů