Hemoragická cievna mozgová príhoda v gravidite
Haemorrhagic stroke in pregnancy
Objective: To present a case of acute haemorrhagic stroke during 3rd trimester of pregnancy and to describe management and successful delivery of healthy baby. Case report: Haemorrhagic stroke is responsible for significant morbidity and mortality. Prognosis can be improved only by urgent diagnosis and care. We report a case of pregnant woman at 37th week of pregnancy with acute haemorrhagic stroke of unknown etiology with clinical appearance of thunderclap headaches and overall disorientation. We describe diagnostic approach and a successful management followed by further differential diagnosis and treatment. The foetus was delivered by acute caesarean section at 37th week of pregnancy. Conclusion: Occurrence of haemorrhagic stroke in pregnancy is rare. There are no specific guidelines that recommend the time and mode of delivery; therefore, each case is assessed individually.
Keywords:
pregnancy – haemorrhagic stroke – stroke management
Autoři:
N. Svobodová 1; P. Kaščák 1,2
; M. Bojda 3
Působiště autorů:
Gynekologicko-pôrodnícka klinika, FN Trenčín, Slovenská republika
1; Fakulta zdravotníctva, TnUAD, Trenčín, Slovenská republika
2; Neurologické oddelenie, FN Trenčín, Slovenská republika
3
Vyšlo v časopise:
Ceska Gynekol 2024; 89(2): 108-112
Kategorie:
Kazuistika
doi:
https://doi.org/10.48095/cccg2024108
Souhrn
Súhrn: Cieľ práce: Predstaviť prípad akútnej hemoragickej cievnej mozgovej príhody počas III. trimestra gravidity a popísať úspešný manažment s porodením zdravého dieťaťa. Kazuistika: Hemoragická cievna mozgová príhoda (HCMP) v gravidite je ojedinelý, ale vážny stav, ktorý sa podieľa na vysokej materskej aj fetálnej mortalite a morbidite. Včasnou a rýchlou diagnostikou môžeme zlepšiť prognózu rodičky a priaznivo ovplyvniť rozsah neurologickej dysfunkcie. Naša kazuistika popisuje prípad tehotnej pacientky v 37. týždni gravidity s bolesťami hlavy a celkovou alteráciou stavu, ktorej bola pomocou zobrazovacích metód diagnostikovaná HCMP neznámej etiológie. Popisujeme diagnostický postup a manažment s následnou neurochirurgickou intervenciou. Gravidita bola ukončená akútnym cisárskym rezom v 37. týždni gravidity. Záver: Výskyt hemoragickej cievnej mozgovej príhody v gravidite je ojedinelý. Vzhľadom na to, že nie sú dostupné jednoznačné doporučené postupy na ukončenie tehotnosti, každý prípad posudzujeme individuálne.
Klíčová slova:
gravidita – hemoragická cievna mozgová príhoda – manažment cievnej mozgovej príhody
Úvod
Hemoragická cievna mozgová príhoda (HCMP) je vážny stav, ktorý sa celosvetovo podieľa na vysokej mortalite a morbidite [1]. Dochádza pri nej ku krvácaniu do mozgu z dôvodu ruptúry cievy. Krvácanie rozdeľujeme na intrakraniálne (ICH) a subarachnoidálne (SAH). Čas je najdôležitejší faktor v liečbe a prognóze HCMP. Rýchlou a skorou diagnostikou je možné predísť zhoršujúcemu sa stavu vedomia a priaznivo ovplyvniť rozsah neurologickej dysfunkcie [2]. Incidencia cievnych mozgových príhod v gravidite je 34 prípadov na 100 000 tehotenstiev s 5–12% materskou úmrtnosťou [3]. Napriek tomu, že incidencia HCMP je nižšia ako ischemickej CMP, až v 90 % sa na materskej úmrtnosti podieľa práve HCMP [4,5]. Najvyššie riziko CMP je v peripartálnom a skorom postpartálnom období [6,7]. HCMP vzniká v dôsledku prasknutej aneuryzmy, arteriovenóznej malformácie alebo venóznej trombózy [6]. Hypertenzné ochorenia, ako gestačná a preexistujúca hypertenzia, preeklampsia a eklampsia predstavujú závažný rizikový faktor pre vznik HCMP. Ďalej sa za riziko považujú koagulopatie, vyšší vek, africko-americká rasa, trombotické stavy, fajčenie [8]. Napriek rizikovým faktorom má 24 % cievnych príhod neobjasnenú príčinu a označujeme ich ako spontánne [9]. Medzi najčastejšie prejavy patria bolesti hlavy, zvyčajne prudko nastupujúce a náhle vzniknuté, závrate, nevoľnosť, zmeny v chovaní pacientky, problémy s videním, svalová únava až kŕče [10]. Pri diagnostike využívame na prvom mieste natívne CT vyšetrenie, ktoré vzhľadom na nízku radiačnú dávku nie je v gravidite kontraindikované [11]. Akútny manažment HCMP je rovnaký ako u netehotných pacientok. Dôležitá je interdisciplinárna spolupráca najmä s neurológom, neurochirurgom, neonatológom, intervenčným rádiológom. Hlavným cieľom je minimalizovať riziko opätovného krvácania a zabrániť rozširovaniu už vzniknutého hematómu [5,11].
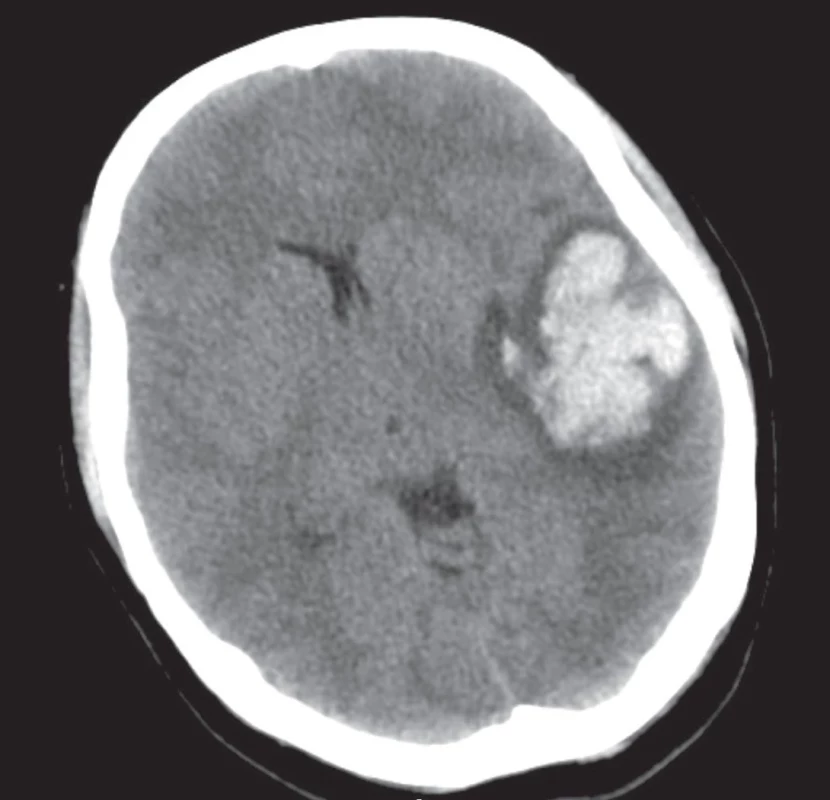
On the left, extensive parenchymal haemorrhage 62 × 43 × 33 mm with perifocal edema, ventricular system compressed, dislocated with displacement of midline structures.
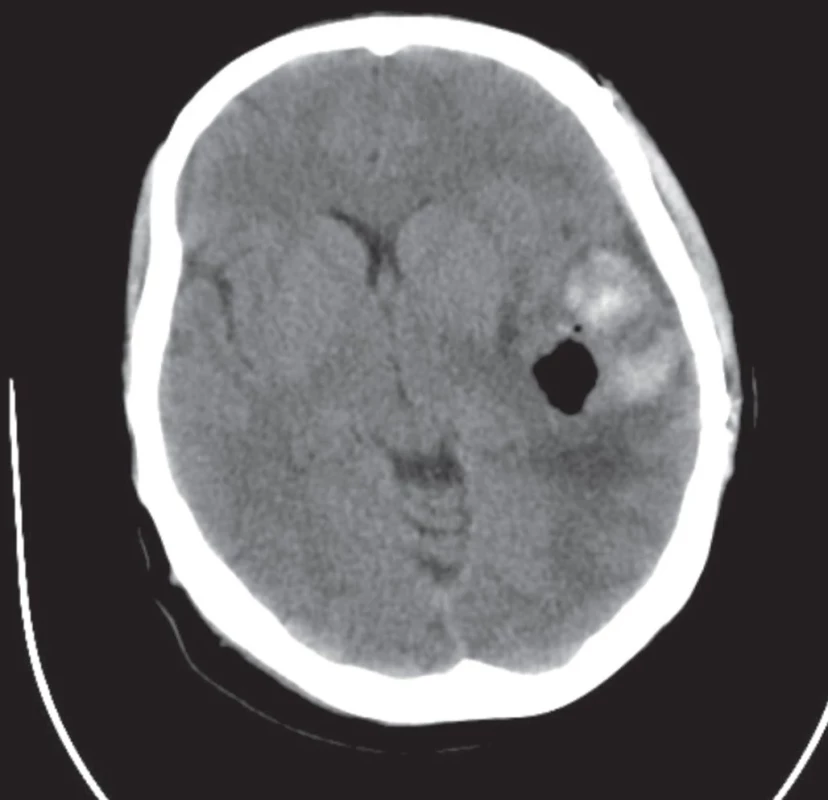
The state after trepanation of the skull, with partial aspiration of the haemorrhagic collection, the edema of the left hemisphere persists with the shift of midline structures to the right.
Vlastné pozorovanie
V našej kazuistike predstavujeme 26-ročnú tertigravidu nulliparu, ktorá bola prijatá na kliniku v 37. týždni gravidity s HCMP. Anamnesticky sa na nič neliečila, v roku 2009 mala adenotómiu. Mala jeden abort s revíziou dutiny maternice a jedenkrát podstúpila umelé prerušenie tehotenstva. Počas gravidity absolvovala urologické vyšetrenie pre lumbalgie s negatívnym nálezom. Pacientka bola normotenzná počas celej gravidity. Podľa údajov získaných od manžela bola pacientka naposledy bez symptomatológie dňa 25. 5. 2020 o 12 : 50. Nevykazovala žiadne známky neurologickej dysfunkcie. Okolo 20 : 00 pacientka nekomunikovala a išla spať. O 21 : 30 sa zobudila dezorientovaná, pociťovala bolesti hlavy, pri chôdzi narážala do predmetov a opakovane zvracala. Pred polnocou bola prijatá na Gynekologicko-pôrodnícku kliniku FN Trenčín. Vstupný kardiotokografický záznam bol fyziologický. Ultrazvukový nález popísal jeden živý plod in utero, v polohe pozdĺžnej hlavičkou, v 2. postavení, s placentou uloženou na zadnej stene, s normálnym množstvom plodovej vody, prietoky v arteria umbilicalis v medziach normy. Vo vaginálnom náleze bol cervix dlhý 2 cm, cervikálny kanál voľne pre prst prestupný, na vchod naliehala hlavička plodu v zachovalom vaku blán, plodová voda neodtekala, pacientka nekrvácala, kontrakcie nemala. Vstupné laboratórne vyšetrenie bolo v norme – hemoglobín 116 g/l, trombocyty 451 × 109/l, D-dimér 2,30 mg/l, fibrinogén 5,41 g/l. Pacientka bola normotenzná. Vzhľadom na klinické ťažkosti pacientky bolo realizované konziliárne neurologické, anesteziologické a interné vyšetrenie. Získaný moč zo zavedeného foley katetra bol pozitívny na bielkovinu. V rámci diferenciálnej diagnostiky bolo z pôrodníckeho hľadiska vyslovené podozrenie na eklampsiu napriek normálnemu krvnému tlaku, neurológ suponoval cievnu mozgovú príhodu. Tehotnej bolo podané magnézium 1 g bolusovo, následne 4 g v infúzii. Krvný tlak pacientky, ktorý bol po celý čas kontrolovaný pomocou tlakovo-pulzového monitoru, bol v pásme normy. Následne bolo zvažované natívne CT a CT angiografické (CTAG) vyšetrenie. Pre prekročenie časového okna k podaniu trombolýzy, pre klinický stav pacientky a pre riziká pre plod bolo indikované primárne ukončenie tehotnosti cisárskym rezom s následným CT vyšetrením. Cisárskym rezom v celkovej anestézii bol porodený plod ženského pohlavia hmotnosti 3 120 g a 48 cm s Apgarovej skóre 10/10/10. Po cisárskom reze bolo realizované CT vyšetrenie s nálezom temporálnej intraparenchýmovej hemorágie vľavo s perifokálnym edémom a CTAG vyšetrenie bez nálezu cievnej anomálie (obr. 1). Pacientka bola preložená na anestéziologické oddelenie, kde bolo doplnené MR (zobrazovanie magnetickou rezonanciou) a MRA (MR angiografia) s popisom expanzívneho intrakraniálneho hematómu a bola doporučená operačná revízia. Realizovaná bola kraniotómia a parciálna evakuácia hematómu (obr. 2). Pacientka bola napojená 4 dni na umelej pľúcnej ventilácii. Z neurologického hľadiska vykazovala ťažkú expresívnu afáziu na úrovni mutizmu a pravostrannú hemiparézu. Pacientke bola podávaná antiedematózna liečba. Postupne dochádzalo k úprave pravostrannej symptomatológie, fatická porucha mierne regredovala. Počas hospitalizácie sa náhle vyskytla bolesť brucha, z toho dôvodu bolo realizované CT vyšetrenie brucha a malej panvy s nálezom trombózy vena mesenterica superior s kongesciou črevných kľučiek a ľahkými ischemickými zmenami. Vzhľadom na stav po krvácaní bola trombolýza kontraindikovaná, zvolený bol konzervatívny postup s podávaním nízkomolekulárneho heparínu (LMWH) 0,4 ml subkutánne každých 24 hod. Etiológia HCMP bola neznáma, preto bola doplnená digitálna subtrakčná angiografia (DSA) mozgových ciev s fyziologickým nálezom na intrakraniálnom cievnom riečisku, DNA analýza na hereditárne trombofílie s nálezom heterozygótnej formy metyléntetrahydrofolát reduktázy (MTHFR) mutácie A1298/C677T s normálnou hladinou homocysteínu, vylúčený bol antifosfolipidový syndróm, systémové ochorenia, hyperkoagulačné stavy. Pri poslednej kontrole v júli 2021 bola pacientka už bez poruchy reči, bez slabosti končatín s normálnou hybnosťou, s miernou poruchou vízu na pravej strane.
Diskusia
Hemoragická cievna mozgová príhoda je vážny stav s možnými fatálnymi následkami pre matku aj plod. Incidencia je 12/100 000 pôrodov s mortalitou 1,4/100 000 [8]. Napriek tomu, že riziko vzniku CMP by mohlo byť vysoké počas celého tehotenstva z dôvodu hyperkoagulácie a hemodynamických zmien, jeho miera je najvyššia v peripartálnom a postpartálnom období. Väčšina CMP v postpartálnom období sa objaví v priebehu prvých 2 týždňov, z toho 50 % počas prvých 8 dní po pôrode [5]. 40 % HCMP sa vyskytuje v blízkosti termínu pôrodu [6,7]. Intrakraniálny hematóm má tendenciu sa zväčšovať až o 40 % v prvých hodinách po vzniku, z toho dôvodu nastane asi polovica úmrtí v prvých 24–48 hod [6]. Dôležitá je príčina vzniku CMP. Čím skôr zistíme etiológiu, tým skôr môžeme vybrať vhodný manažment a následnú terapiu s čo najlepšou prognózou pre matku a plod. Intrakraniálne krvácanie vzniká väčšinou dôsledkom ruptúry aneuryzmy, ktorá vznikne v 55 % počas III. trimestra a v 31 % počas II. trimestra [12]. Je spojená s 35% materskou a 17% fetálnou mortalitou. Ak ostane ruptúra aneuryzmy neliečená, zvyšuje sa riziko opakovaného krvácania s mortalitou 63 % u matky a 27 % u plodu. Mortalita sa znížila na 11 % a 5 % v prípade skorej chirurgickej intervencie [13]. Medzi druhú najčastejšiu príčinu patrí arteriovenózna malformácia (AVM), ktorá je veľmi vzácna. V prieskume 60 000 pôrodov sa vyskytla HCMP v 11 prípadoch, a z toho vo štyroch prípadoch bola dôvodom vzniku AVM [12]. Nie je úplne jasné, či gravidita zvyšuje riziko vzniku HCMP z dôvodu AVM. Podľa retrospektívnej štúdie 154 prípadov spontánneho ICH počas gravidity bolo 23 % prípadov dôsledkom AVM a 77 % dôsledkom prasknutej aneuryzmy. Incidencia ruptúry aneuryzmy a AVM sa zvyšovala so zvyšujúcim sa gestačným týždňom, s vrcholom medzi 30.–34. týždňom tehotnosti [4,13]. Závažným rizikovým faktorom sú hypertenzné ochorenia, ako preeklampsia a eklampsia, s výskytom najčastejšie v III. trimestri [5]. Riziko vzniku HCMP je 6-násobne vyššie v porovnaní s tehotnými, ktoré na tieto ochorenia netrpia, a je najčastejšou príčinou úmrtia v tejto skupine ochorení [4,10,14]. V akútnej fáze je krvný tlak zvyčajne vyšší a býva asociovaný so zväčšujúcim sa hematómom, čo je prognosticky horšie, preto je dôležité udržovať primeranú hladinu krvného tlaku. The Heart and Stroke Foundation of Canada vydala doporučené postupy pre manažment akútnej CMP. V prípade intrakraniálneho krvácania je prioritná korekcia koagulopatie a snaha o udržanie krvného tlaku najskôr pod 160/110 mmHg, následne o trvalé zníženie pod 140/90 mmHg. Medzi základné lieky patria labetalol, metyldopa, dlhodobo účinkujúci nifedipin a hydralazin [11]. V našom prípade bola z pôrodníckeho hľadiska úvaha aj o možnej eklampsii, napriek normotenzii pacientky vzhľadom na gestačný týždeň, symptomatológie a negatívnu anamnézu. Do dnešného dňa však zostala príčina vzniku HCMP u našej pacientky neobjasnená. Kľúčové pri diagnostike sú časové údaje nástupu symptomatológie alebo údaj užívania antikoagulačnej terapie. Intrakraniálne krvácanie je v 20 % asociované s podávaním antikoagulačnej liečby, následkom toho dochádza k rýchlemu vzniku a nárastu hematómu. Práve preto je zásadné okamžité zastavenie antikoagulačnej liečby, prípadne zvrátenie jej účinku. V prípade nedostatku koagulačných faktorov alebo trombocytopénie je potrebná úprava ich hladín. Podaním čerstvo mrazenej plazmy alebo antagonistov vitamínu K sa snažíme dosiahnuť medzinárodný normalizovaný pomer (INR) menej ako 1,3–1,5. Na odvrátenie účinku heparínu a LMWH môžeme použiť protamín-sulfát, v prípade novších antikoagulancií je potrebná spolupráca s hematológom. Počas tehotnosti by mala byť hladina trombocytov viac ako 100 000/mm3, význam podania trombocytárneho koncentrátu je však nejasný [6]. Metódou voľby pri diagnostike typu CMP je natívne CT vyšetrenie mozgu, ktoré zachytí akútne krvácanie a taktiež rozozná presnú lokalitu krvácania, posun stredočiarových štruktúr mozgu, veľkosť a lokalitu vznikajúceho hematómu. Po akútnej fáze doplňujeme CT angiografické vyšetrenie mozgových intra aj extrakraniálnych ciev, ktoré by malo byť realizované do 2 dní od natívneho CT na detekciu vaskulárnych abnormalít a predikciu ďalšej expanzie vzniknutého hematómu [15]. Napriek tomu, že CT vyšetrenie používa ionizujúce žiarenie, v prípade podozrenia na akútne prebiehajúcu HCMP benefit prevyšuje riziko. Štandardne pri dávke žiarenia 1–10 mGy použitej pri CT vyšetrení nie je vyššie riziko potratu alebo fetálnych malformácii. Aby sme zminimalizovali expozíciu žiarenia, CT realizujeme s prekrytím brucha pacientky olovenou zásterou [16,17]. Diskutabilné je, prečo nebolo vstupne realizované natívne CT mozgu. Ak by sa jednalo o ischemickú cievnu mozgovú príhodu, ktorej incidencia je častejšia, z časového hľadiska by bola trombolytická liečba kontraindikovaná a zvažovaná by bola trombektómia, pri ktorej by bolo výhodou ukončenie gravidity. Časové okno pre trombolýzu je 4,5 hod [18]. V prípade tranzitorného ischemického ataku (TIA) aj hemoragickej cievnej mozgovej príhody je najpriaznivejšie ukončenie tehotnosti cisárskym rezom, ktorý môže priaznivo ovplyvniť hemodynamiku a odstrániť event. ohrozenie plodu. Medzi ďalšie zobrazovacie metódy patrí MR vyšetrenie bez kontrastu. V akútnej fáze má rovnakú detekčnú schopnosť ako CT vyšetrenie, ale z hľadiska dostupnosti a časovej náročnosti nie je preferované [16,19]. Môže byť využité v odstupe na detekciu anomálii drobných ciev. Zaujímavé bolo tiež sledovať rekurenciu vzniku CMP v gravidite u žien s anamnézou prekonaného CMP pred graviditou. Bolo analyzovaných 48 gravidít u 24 žien s anamnézou CMP pred graviditou. Pri 31 graviditách (64,6 %) sa jednalo o predošlú ischemickú CMP, pri 11 graviditách (22,9 %) o TIA a pri šiestich graviditách sa jednalo o HCMP. Pôrodom skončilo 34 gravidít. Incidencia cisárskeho rezu bola signifikantne vyššia pri hemoragickej CMP v porovnaní s TIA a ischemickou CMP. V skupine žien s predošlou hemoragickou CMP v anamnéze boli všetky štyri pôrody ukončené cisárskym rezom, pri ischemickej CMP z 21 pôrodov bolo cisárskym rezom ukončených šesť a pri TIA skončilo cisárskym rezom päť z deviatich pôrodov. V skupine žien bola nulová rekurencia CMP počas nasledujúcej tehotnosti [20]. Je diskutabilné, akou formou ukončiť graviditu v prípade CMP. Pre ženy, ktoré v minulosti prekonali ischemickú CMP nie je pôrodnícka kontraindikácia k vaginálnemu pôrodu, práve cisársky rez prináša zvýšené riziko trombembolických komplikácií [4]. V prípade žien, ktoré majú diagnostikovanú a dobre liečenú AVM alebo aneuryzmu sa odporúča vaginálne vedenie pôrodu. Avšak v prípade ruptúry aneuryzmy, neliečenej alebo len čiastočne liečenej AVM, a pri nedávnej neurochirurgickej operácii nie je jednoznačne stanovené, akým spôsobom viesť pôrod. Momentálne nemáme dostupné údaje, ktoré by jednoznačne doporučovali ukončenie tehotnosti cisárskym rezom alebo vaginálne, preto sa každý prípad posudzuje individuálne. Rozhodnutie o neurochirurgickom zákroku by nemalo záležať od stavu tehotnosti, avšak gestačný týždeň, v ktorom sa žena nachádza, môže ovplyvniť načasovanie pôrodu. V prípade hraničnej viability plodu sa sústredíme na zdravie matky, vo vyššom gestačnom týždni v blízkosti termínu pôrodu sa podľa dostupných dát doporučuje ukončenie gravidity cisárskym rezom s následnou neurochirurgickou intervenciou. V nižších týždňoch gravidity pri závažnej prematurite plodu podávame pred 32. týždňom gravidity po neonatologickej konzultácii magnézium sulfát pre neuroprotekciu plodu, ako aj kortikoidy k indukcii pľúcnej zrelosti medzi 24.–34. týždňom gravidity. Snaha je medikamentózne manažovať iktus bez nutnosti ukončenia gravidity [6,11]. Vo všeobecnosti by mal byť cisársky rez vykonaný z pôrodníckej indikácie, avšak v prípade, ak je pacientka nestabilná s alteráciou stavu vedomia, je doporučené ukončenie gravidity cisárskym rezom so snahou o zníženie intrakraniálneho tlaku [21]. Ak sa rozhodne pre vaginálne vedenie pôrodu, mala by byť zvažovaná epidurálna analgézia a skrátenie druhej doby pôrodnej. Aby sa predišlo zvyšovaniu intrakraniálnemu tlaku pri použití Valsalvovho manévra, môže sa využiť operačné ukončenie pôrodu pomocou klieští alebo východového vakuumextraktora [4]. V našom prípade bol pôrod ukončený cisárskym rezom s následnou neurochirurgickou intervenciou. Pacientka bola po cisárskom reze prevezená na neurochirurgické pracovisko, kde bola realizovaná kraniotómia a parciálna evakuácia intrakraniálneho hematómu. Popísaných prípadov HCMP v gravidite nie je veľa. V publikácii od Ascanio et al. z roku 2018 bolo skúmaných 43 pacientok s HCMP. Dvadsať šesť pacientok nemalo hypertenziu spojenú s graviditou (60,4 %), preeklampsia bola diagnostikovaná u 12 pacientok (27,9 %), eklampsia v jednom prípade (2,3 %), HELLP syndróm mali tri pacientky (7,3 %), jedna pacientka mala chronickú hypertenziu so superponovanou preeklampsiou a jedna pacientka mala chronickú hypertenziu so superponovanou eklampsiou/HELLP syndrómom. Iba v 16 prípadoch bol popísaný pôrodnícky manažment, z toho 11 pacientok porodilo urgentným cisárskym rezom, dve pacientky mali plánovaný cisársky rez a tri pacientky porodili vaginálne. Najčastejší neurologický manažment bol medikamentózny v prípade 33 pacientok (76,7 %) a neurochirurgický výkon podstúpilo 10 pacientok (23,3 %). V 48,8 % prípadov nastala smrť matky [9]. V kazuistike z roku 2018 bol popísaný prípad subarachnoideálneho krvácania u pacientky v 38. týžd - ni gravidity diagnostikovanom pomocou natívneho CT vyšetrenia mozgu. Tehotná s chronickou hypertenziou užívala metyldopu 250 mg 1-krát denne. Počas hospitalizácie bola normotenzná, avšak mala pretrvávajúce bolesti hlavy so vznikom obojstrannej miózy zorníc a s pozitívnymi meningeálnymi javmi. Z vitálnej indikácie pre nestabilitu klinického stavu matky bola gravidita ukončená cisárskym rezom, následne bolo vykonané CTAG vyšetrenie s nálezom aneuryzmy pravej arteria cerebri media, zavedená bola vonkajšia komorová drenáž mozgu, vykonaný bol clipping a wrapping cievy. Pacientka bola tri mesiace od operácie bez neurologických následkov [22]. V kazuistike z roku 2021 bola príčinou intrakraniálneho krvácania v 33. týždni gravidity preeklampsia. Gravidita bola aj v tomto prípade ukončená cisárskym rezom pre alteráciu stavu pacientky sprevádzanú hypertenznými hodnotami krvného tlaku [23]. V kazuistike z roku 2014 je popisovaný konzervatívny manažment HCMP u pacientky v 7. mesiaci gravidity so symptomatológiou, na CT vyšetrení s ľavostranným temporálnym intraparenchýmatóznym hematómom neznámej etiológie. Zavedená bola taktiež vonkajšia komorová drenáž a nasadená antiepileptická liečba. Pacientka bola intubovaná. Počas následujúcich dní došlo k regresii hematómu na MR angiografickom vyšetrení, pacientka bola extubovaná s neurologickou úpravou. Porodila zdravé dieťa v termíne pôrodu [24]. Konzervatívny manažment je v kompetencii neurológa a zahŕňa využitie antiepileptík, antiedematóznej a antihypertenznej liečby.
Záver
Akútne cerebrovaskulárne stavy v tehotnosti sú obtiažne na diagnostiku a následný manažment. Rýchla a skorá diagnostika, s využitím natívneho CT vyšetrenia, ako aj interdisciplinárny prístup zohrávajú dôležitú úlohu v znižovaní morbidity a mortality. Napriek tomu, že hemoragická cievna mozgová príhoda sa v tehotnosti vyskytuje raritne, má vysokú morbiditu a mortalitu, avšak riziko recidívy je veľmi nízke. Ukončenie gravidity sa posudzuje individuálne s prihliadnutím na stav matky a plodu. Cieľom našej kazuistiky bolo poukázať na rýchly manažment a dobrý outcome pre matku a plod.
Zdroje
1. Elgendy IY, Gad MM, Mahmoud AN et al. Acute stroke during pregnancy and puerperium. J Am Coll Cardiol 2020; 75 (2): 180–190. doi: 10.1016/j.jacc.2019.10.056.
2. Unnithan AK, Das JM, Mehta P. Hemorrhagic stroke. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing 2022.
3. Liew J, Feghali J, Huang J. Intracerebral and subarachnoid hemorrhage in pregnancy. Handb Clin Neurol 2020; 172 : 33–50. doi: 10.1016/B978-0-444-64240-0.00002-7.
4. Cauldwell M, Rudd A, Nelson-Piercy C. Management of stroke and pregnancy. Eur Stroke J 2018; 3 (3): 227–236. doi: 10.1177/2396987318769547.
5. Zambrano MD, Miller EC. Maternal stroke: an update. Curr Atheroscler Rep 2019; 21 (9): 33. doi: 10.1007/s11883-019-0798-2.
6. Wang A, Saad AF. Hemorrhagic stroke in pregnancy. Clin Obstet Gynecol 2022; 66 (1): 223–230. doi: 10.1097/GRF.0000000000000739.
7. Swartz RH, Cayley ML, Foley N et al. The incidence of pregnancy-related stroke: a systematic review and meta-analysis. Int J Stroke 2017; 12 (7): 687–697. doi: 10.1177/1747493017723271.
8. Meeks JR, Bambhroliya AB, Alex KM et al. Association of primary intracerebral hemorrhage with pregnancy and the postpartum period. JAMA Netw Open 2020; 3 (4): e202769. doi: 10.1001/jamanetworkopen.2020.2769.
9. Ascanio LC, Maragkos GA, Young BC et al. Spontaneous intracranial hemorrhage in pregnancy: a systematic review of the literature. Neurocrit Care 2019; 30 (1): 5–15. doi: 10.1007/s12028-018-0501-4.
10. Miller EC, Leffert L. Stroke in pregnancy: a focused update. Anesth Analg 2020; 130 (4): 1085–1096. doi: 10.1213/ANE.00000000000 04203.
11. Ladhani NN, Swartz RH, Foley N et al. Canadian stroke best practice consensus statement: acute stroke management during pregnancy. Int J Stroke 2018; 13 (7): 743–758. doi: 10.1177/1747493018786617.
12. Skidmore FM, Williams LS, Fradkin KD et al. Presentation, etiology, and outcome of stroke in pregnancy and puerperium. J Stroke Cerebrovasc Dis 2001; 10 (1): 1–10. doi: 10.1053/jscd.2001.20977.
13. Camargo EC, Feske SK, Singhal AB. Stroke in pregnancy: an update. Neurol Clin 2019; 37 (1): 131–148. doi: 10.1016/j.ncl.2018.09.010.
14. Fairhall JM, Stoodley MA. Intracranial haemorrhage in pregnancy. Obstet Med 2009; 2 (4): 142–148. doi: 10.1258/om.2009.090030.
15. Goldstein JN, Fazen LE, Snider R et al. Contrast extravasation on CT angiography predicts hematoma expansion in intracerebral hemorrhage. Neurology 2007; 68 (12): 889–894. doi: 10.1212/01.wnl.0000257087.22852.21.
16. Hemphill JC 3rd, Greenberg SM, Anderson CS et al. Guidelines for the management of spontaneous intracerebral hemorrhage: a guideline for healthcare professionals from the American heart association/American stroke association. Stroke 2015; 46 (7): 2032–2060. doi: 10.1161/STR.0000000000000069.
17. Tirada N, Dreizin D, Khati NJ et al. Imaging pregnant and lactating patients. Radiographics 2015; 35 (6): 1751–1765. doi: 10.1148/rg.2015 150031.
18. Pacheco LD, Hankins GD, Saad AF et al. Acute management of ischemic stroke during pregnancy. Obstet Gynecol 2019; 133 (5): 933–939. doi: 10.1097/AOG.0000000000003220.
19. McGurgan IJ, Ziai WC, Werring DJ et al. Acute intracerebral haemorrhage: diagnosis and management. Pract Neurol 2020; 21 (2): 128–136. doi: 10.1136/practneurol-2020-002763.
20. Khalifeh A, Berghella A, Moreno S et al. Stroke recurrence in pregnancy: experience at a regional referral center. Eur J Obstet Gynecol Reprod Biol 2019; 236 : 75–78. doi: 10.1016/j.ejogrb.2019.03.005.
21. ElFarra J, Martin JN Jr. Pregnancy-related stroke. Crit Care Obstetr 2018; 6 : 671–698. doi: 10.1002/9781119129400.ch42.
22. Vaňková B, Březina J, Pánková S. Subarachnoidálni krvácení u matky v graviditě. Ceska Gynekol 2018; 83 (1): 40–44.
23. Aman SU, Abdulla M, Syed A et al. Preeclampsia with hemorrhagic stroke: a case report of a woman’s perilous journey through motherhood with a miraculous ending. J South Asian Feder Obst Gynae 2021; 13 (4): 269–271. doi: 10.5005/jp-journals-10006-1929.
24. Laadioui M, Bouzoubaa W, Jayi S et al. Spontaneous hemorrhagic strokes during pregnancy: case report and review of the literature. Pan Afr Med J 2014; 19 : 372. doi: 10.11604/pamj. 2014.19.372.5422.
ORCID autora
P. Kaščák 0000-0002-4142-5561
Doručené/Submitted: 18. 10. 2023
Prijaté/Accepted: 20. 11. 2023
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2024 Číslo 2
-
Všechny články tohoto čísla
- Faktory rizika fekální inkontinence a těhotenství
- Hemoragická cievna mozgová príhoda v gravidite
- Medziodborová spolupráca s dermatovenerológom – špecifi ká manažmentu hidradenitis suppurativa v gynekologickej praxi
- Nový staging karcinomu endometria – FIGO 2023
- Pohľad na klasifi káciu a manažment endometriálneho karcinómu v kontexte molekulárnych subtypov
- Umělá aktivace pohybu spermií in vitro
- Volné kyslíkové radikály a jejich role v andrologickém faktoru plodnosti páru
- Metriky symptomatologie děložní myomatózy v klinické praxi
- Trofoblastové kmeňové bunky, invázia trofoblastu a organoidy – pokroky v gynekológii
- Využití nitroděložního systému s levonorgestrelem v perimenopauze
- Kombinovaná kontraceptiva – na volbě estrogenu záleží
- Dynamika sérových hladin a referenční intervaly kopeptinu během III. trimestru těhotenství u zdravých těhotných žen s nekomplikovaným průběhem těhotenství a porodu
- Peritumorózní stroma a systémová zánětlivá odpověď u karcinomu děložního hrdla
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Nový staging karcinomu endometria – FIGO 2023
- Využití nitroděložního systému s levonorgestrelem v perimenopauze
- Metriky symptomatologie děložní myomatózy v klinické praxi
- Trofoblastové kmeňové bunky, invázia trofoblastu a organoidy – pokroky v gynekológii
