Výhody sekvenování nové generace (NGS) v molekulární klasifi kaci endometriálních karcinomů – naše zkušenosti s 270 případy
Advantages of next-generation sequencing (NGS) in the molecular classifi cation of endometrial carcinomas – our experience with 270 cases
Objective: Molecular classification of endometrial carcinomas (EC) divides these neoplasms into four distinct subgroups defined by a molecular background. Given its proven clinical significance, genetic examination is becoming an integral component of the diagnostic procedure. Recommended diagnostic algorithms comprise molecular genetic testing of the POLE gene, whereas the remaining parameters are examined solely by immunohistochemistry. The aim of this study is to share our experiences with the molecular classification of EC, which has been conducted using immunohistochemistry and next-generation sequencing (NGS) at our department. Methods: This study includes all cases of EC diagnosed at Šikl's Department of Pathology and Biopticka Laboratory Ltd. from 2020 to the present. All ECs were prospectively examined by immunohistochemistry (MMR, p53), fol lowed by NGS examination using a customized Gyncore panel (including genes POLE, POLD1, MSH2, MSH6, MLH1, PMS2, TP53, PTEN, ARID1A, PIK3CA, PIK3R1, CTNNB1, KRAS, NRAS, BRCA1, BRCA2, BCOR, ERBB2), based on which the ECs were classified into four molecularly distinct groups [POLE mutated EC (type 1), hypermutated (MMR deficient, type 2), EC with no specific molecular profile (type 3), and TP53 mutated (“copy number high”, type 4)]. Results: The cohort comprised a total of 270 molecularly classified ECs. Eighteen cases (6.6%) were classified as POLE mutated EC, 85 cases (31.5%) as hypermutated EC (MMR deficient), 137 cases (50.7%) as EC of no specific molecular profile, and 30 cases (11.1%) as TP53 mutated EC. Twelve cases (4.4%) were classified as “multiple classifier” endometrial carcinoma. ECs of no specific molecular profile showed multiple genetic alterations, with the most common mutations being PTEN (44% within the group of NSMP), fol lowed by PIK3CA (30%), ARID1A (21%), and KRAS (9%). Conclusion: In comparison with recommended diagnostic algorithms, NGS provides a more reliable classification of EC into particular molecular subgroups. Furthermore, NGS reveals the complex molecular genetic background in individual ECs, which is especially significant within ECs with no specific molecular profile. These data can serve as a springboard for the research of therapeutic programs committed to targeted therapy in this type of tumor.
Keywords:
endometrium – next generation sequencing – Endometrial carcinoma – NGS – molecular classification
Autoři:
Květoslava Michalová 1,2
; Jiří Presl 3
; Andrea Straková-Peteříková 1,2; Ondrej Ondič 1,2
; Tomáš Vaneček 2; Nikola Hejhalová 4; Petr Holub 4; Petr Slavík 4; Adam Hluchý 4; Polina Gettse 3; Ondřej Daum 1,2
; Marián Švajdler 1,2
; Michal Michal 1,2
Působiště autorů:
Šiklův ústav patologie, LF UK a FN Plzeň
1; Bioptická laboratoř, s. r. o., Plzeň
2; Gynekologicko-porodnická klinika LF UK a FN Plzeň
3; Lékařská fakulta, UK v Plzni
4
Vyšlo v časopise:
Ceska Gynekol 2024; 89(5): 349-359
Kategorie:
Původní práce
doi:
https://doi.org/10.48095/cccg2024349
Souhrn
Cíl: Molekulární klasifikace endometriálních karcinomů (EK) dělí tyto tumory do čtyř distinktních skupin definovaných genetickým pozadím. Vzhledem k prokázanému klinickému významu se genetické vyšetření EK stává nedílnou součástí dia gnostického postupu. Doporučený dia gnostický algoritmus zahrnuje molekulárně genetický průkaz mutace genu POLE, přičemž všechny další potřebné parametry se vyšetřují pouze imunohistochemicky. Cílem této studie je sdílet naše zkušenosti s molekulární klasifikací EK, která je na našem pracovišti prováděna pomocí imunohistochemie a následně sekvenování nové generace (NGS). Metodika: Do studie byly zařazeny všechny EK dia gnostikované na Šiklově ústavu patologie ve FN Plzeň a v Bioptické laboratoři, s. r. o., od roku 2020 do současnosti. Všechny EK byly prospektivně vyšetřeny nejprve imunohistochemicky (MMR proteiny, p53) a následně molekulárně geneticky pomocí NGS za použití „customizovaného Gyncore panelu“ (zahrnujícího geny POLE, POLD1, MSH2, MSH6, MLH1, PMS2, TP53, PTEN, ARID1A, PIK3CA, PIK3R1, CTNNB1, KRAS, NRAS, BRCA1, BRCA2, BCOR, ERBB2), na jehož základě byly rozčleněny do čtyř molekulárně distinktních skupin [POLE mutované EK (typ 1), hypermutované (MMR deficientní, typ 2), EK bez specifického molekulárního profilu (NSMP, typ 3) a TP53 mutované („copy number high“, typ 4) ]. Výsledky: Soubor zahrnuje celkem 270 molekulárně klasifikovaných EK. Osmnáct případů (6,6 %) bylo klasifikováno jako POLE mutované, 85 případů (31,5 %) jako hypermutované (MMR deficientní), 137 případů (50,7 %) jako EK bez specifického molekulárního profilu, 30 případů (11,1 %) jako TP53 mutované. Dvanáct případů (4,4 %) bylo zařazeno jako „multiple classifier“. Skupina NSMP se často vyznačovala mnohočetnými genetickými alteracemi, přičemž nejčastější byla mutace genu PTEN (44 % v rámci NSMP), následovaly PIK3CA (30 %), ARID1A (21 %) a KRAS (9 %). Závěr: Molekulární klasifikace EK pomocí metody NGS umožňuje v porovnání s doporučeným dia gnostickým algoritmem spolehlivější klasifikaci EK do jednotlivých molekulárních skupin. Kromě toho dovoluje NGS vyšetření odkrýt komplexní genetické pozadí jednotlivých EK, což má význam zvláště v rámci skupiny „bez specifického molekulárního profilu“, kde jsou tato data podkladem pro výzkum léčebných schémat s příslibem cílené terapie tohoto typu nádorů.
Klíčová slova:
endometrium – sekvenování nové generace – NGS – molekulární klasifikace – endometriální karcinomy
Úvod
Tradiční klasifikace endometriálních karcinomů (EK) byla založena na morfologii tumoru a gradingu. Na základě rizikových faktorů čítajících agresivní histologický subtyp, grade 3, hloubku invaze do myometria přesahující 50 % tloušťky, extenzivní invazi do krevních/lymfatických cév, přítomnost metastáz v lymfatických uzlinách a průměr nádoru > 2 cm byly EK řazeny do rizikových skupin. To určovalo management pacientek (rozsah chirurgického zákroku, rozhodnutí o typu léčby apod.). V roce 2013 byl publikován tzv. Genomový atlas nádorů (TCGA – The Cancer Genome Atlas [1]), který prokázal existenci čtyř molekulárně geneticky definovaných skupin EK:
1.
ultramutované (mutované v exonu kleázové doméně genu POLE), histologicky často maligně vyhlížející nádory (nejčastěji s morfologií „high-grade“ endometroidního karcinomu), které přesto ve většině případů vykazují vynikající prognózu [2];
2.
hypermutované (MMR – mismatch repair deficientní), zahrnující asi 10 % EK spojených s Lynchovým syndromem, prognóza je intermediární [2];
3.
EK bez specifického molekulárního profilu (NSMP – no specific molecular profile, „copy number low“), definované absencí charakteristik určujících ostatní tři skupiny, s prognózou závisející převážně na stadiu (stage) tumoru;
4.
EK s mutací genu TP53 („copy number high“), zahrnují často agresivní histologické subtypy, bývají dia gnostikovány v pokročilém stadiu a jsou spojeny se špatnou prognózou.
V průběhu let po publikaci TCGA se ukazuje, že molekulárně genetické vlastnosti EK v ně kte rých případech mají větší prognostický význam než výše uvedené a historicky dlouho uznávané rizikové faktory [3]. První praktický dopad získal projekt TCGA v roce 2020, kdy byla vydána 5. edice klasifikace Světové zdravotnické organizace (WHO – World Health Organization) nádorů ženského genitálu [4], která molekulární testování EK doporučuje. V roce 2021 byly publikovány mezinárodní doporučené postupy včetně společného doporučení Evropské společnosti gynekologické onkologie (ESGO – European Society of Gynaecological Oncology), Evropské společnosti pro radioterapii a onkologii (ESTRO – European Society for Radiotherapy and Oncology) a Evropské společnosti patologů (ESP – European Society of Pathology), které zahrnuly molekulární klasifikaci do standardních dia gnostických algoritmů EK [5]. V roce 2022 vydala Evropská společnost pro lékařskou onkologii (ESMO – European Society for Medical Oncology) praktická klinická doporučení pro dia gnózu, léčbu a „fol low - -up“ pacientek s EK, které rovněž molekulární klasifikaci inkorporují [6]. Nejnověji byl v roce 2023 aktualizován stagingový systém Mezinárodní federace gynekologů a porodníků (FIGO – International Federation of Gynecology and Obstetrics), který se inspiroval změnami dříve představenými ESGO/ESTRO/ESP skupinami a navrhl stagingový systém s integrovanou molekulární klasifikací [7]. Nejvýraznější změny nastaly u EK stadia I a II, a to u těch podkategorií, jež vykazují molekulární charakteristiky POLE mutovaného (POLEmut) a TP53 mutovaného/p53 abnormálního EK (TP53mut/p53abn) endometriálního karcinomu. POLEmut EK, který je omezen na dělohu či invaduje do cervikálního stromatu, je nehledě na histologický typ či přítomnost invaze do krevních/lymfatických cév řazen jako stage IA (IAmPOLEmut), naproti tomu TP53mut/p53abn EK stejných parametrů je řazen jako stage IIC (IICmp53abn) [7].
V ČR byla v roce 2021 na základě konsenzu čtyř odborných společností České lékařské společnosti J. E. Purkyně (České onkologické společnosti; Onkogynekologické sekce České gynekologické a porodnické společnosti; Společnosti radiační onkologie, bio logie a fyziky a Společnosti českých patologů) vydána společná doporučení pro implementaci molekulárního testování EK v rutinní dia gnostické praxi [8].
V průběhu roku 2020 zavedla naše laboratoř testování všech EK. Cílem této práce je sdílet naše téměř 4leté zkušenosti s molekulární klasifikací EK prováděné pomocí imunohistochemie a NGS s důrazem na výhody, které toto komplexní genetické vyšetření přináší.

Soubor a metodika
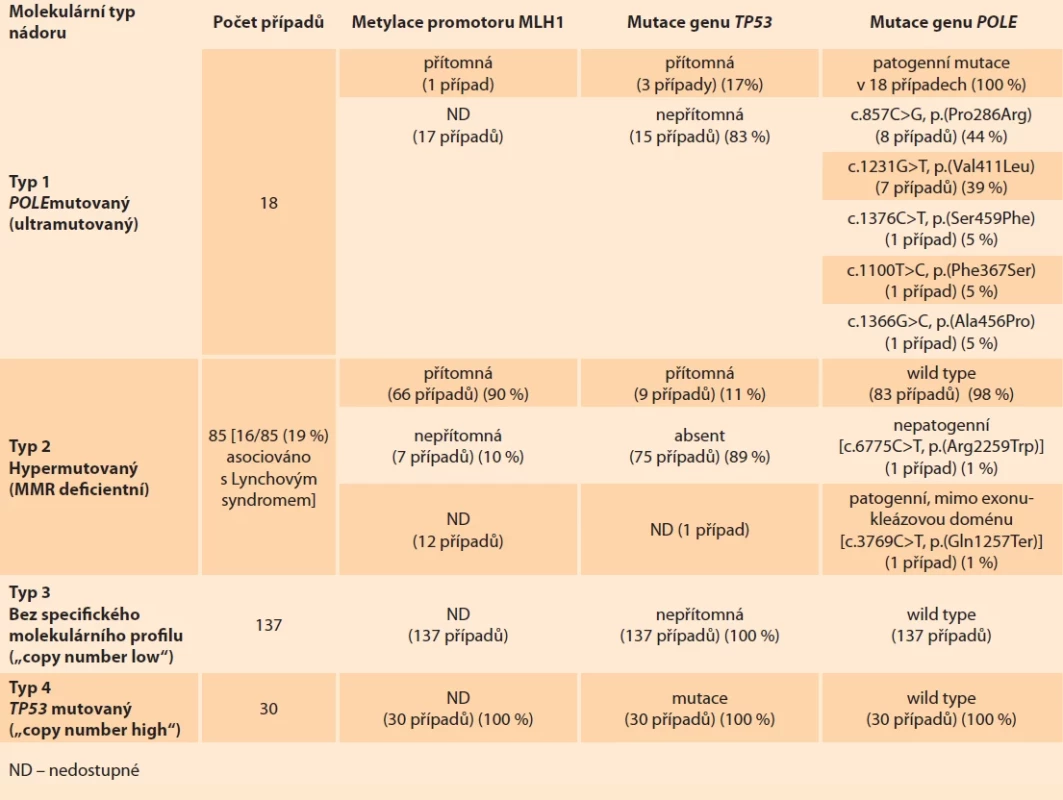
Do studie byly zařazeny všechny endometriální karcinomy dia gnostikované na Šiklově ústavu patologie ve FN Plzeň od roku 2020 do současnosti, kdy jsou všechny EK reflexně testovány pomocí metody NGS a následně zařazeny do jedné ze skupin dle molekulární klasifikace EK (viz výše). Dále byly do souboru zařazeny všechny molekulárně klasifikované EK dia gnostikované v Bioptické laboratoři, s. r. o., kde probíhá testování EK rovněž od roku 2020. Do nedávné doby zde testování probíhalo v závislosti na zasílajícím pracovišti buď reflexně, či na vyžádání, od počátku roku 2024 však i v Bioptické laboratoři testujeme EK reflexně. Molekulární klasifikace probíhá dle následujícího algoritmu (schéma 1): testován je vždy již vzorek z kyretáže (v případě její nedostupnosti se testuje materiál z hysterektomie), a to nejprve pomocí imunohistochemického (IHC) vyšetření za použití protilátek cílených na MMR proteiny (MSH2, MSH6, MLH1, PMS2) a p53. V případě IHC průkazu deficience proteinů MLH1 a PMS2 je za účelem vyloučení možné asociace s Lynchovým syndromem navíc k níže popisované NGS analýze indikováno genetické vyšetření na průkaz metylace promotoru MLH1. Po IHC vyšetření jsou EK podrobeny molekulárně genetickému vyšetření pomocí metody sekvenování nové generace (NGS) za použití „customizovaného Gyncore panelu“ zahrnujícího geny POLE, POLD1, MSH2, MSH6, MLH1, PMS2, TP53, PTEN, ARID1A, PIK3CA, PIK3R1, CTNNB1, KRAS, NRAS, BRCA1, BRCA2, BCOR, ERBB2. Případy jsou dále rozčleněny do čtyř molekulárně distinktních skupin navržených TCGA. Tumory s prokázanou mutací v exonukleázové doméně genu POLE jsou řazeny do POLEmut skupiny EK (typ 1), MMR deficientní (MMRd) tumory s absencí patogenní mutace genu POLE jsou klasifikovány jako hypermutované (typ 2), EK s prokázanou alterací genu TP53 a současně MMR proficientní nádory bez patogenní POLE mutace jsou řazeny jako TP53 mutované (typ 4) a nádory postrádající všechny výše uvedené abnormality spadají do skupiny NSMP (typ 3) [1]. U případů, kde byla detekována POLE mutace neznámého významu, se dodatečně vyšetřují extenzivnějším genetickým vyšetřením (NGS panel TruSight Illumina 500), jež umožňuje klasifikaci POLE mutace jako patogenní/nepatogenní. Až toto vyšetření rozhoduje o konečné klasifikaci těchto EK.
Skupina EK bez specifického molekulárního profilu (NSMP) vykazuje v rámci dia gnostického postupu určitá specifika. Vzhledem k recentně navržené stratifikaci této skupiny na PTEN-mutované a PTEN-wild type karcinomy byla část EK (58 případů) v rámci skupiny NSMP dodatečně vyšetřena metodou FISH na přítomnost amplifikace chromozomu 1q32.1 a IHC exprese estrogenových receptorů, jelikož dle posledních vědeckých poznatků je absence PTEN mutace, přítomnost 1q32.1 amplifikace a absence IHC exprese estrogenových receptorů nepříznivým prognostickým faktorem v rámci skupiny NSMP [9].

Výsledky
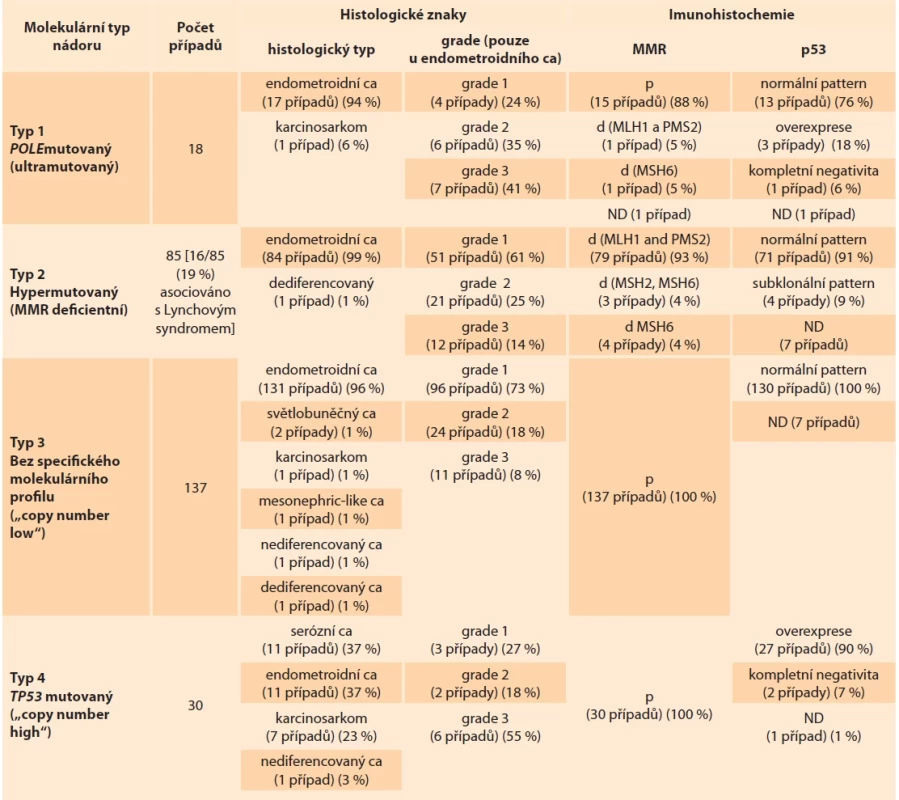
Do studie bylo zařazeno celkem 270 pacientek (213 z FN Plzeň a 57 z Bioptické laboratoře) s dia gnózou molekulárně klasifikovaného endometriálního karcinomu. Výsledky jsou shrnuty v tab. 1–3. Vzhledem k velkému množství nashromážděných dat bude slovní komentář výsledků omezen převážně na údaje chybějící v uvedených tabulkách.
POLE mutované EK (ultramutované, typ 1)
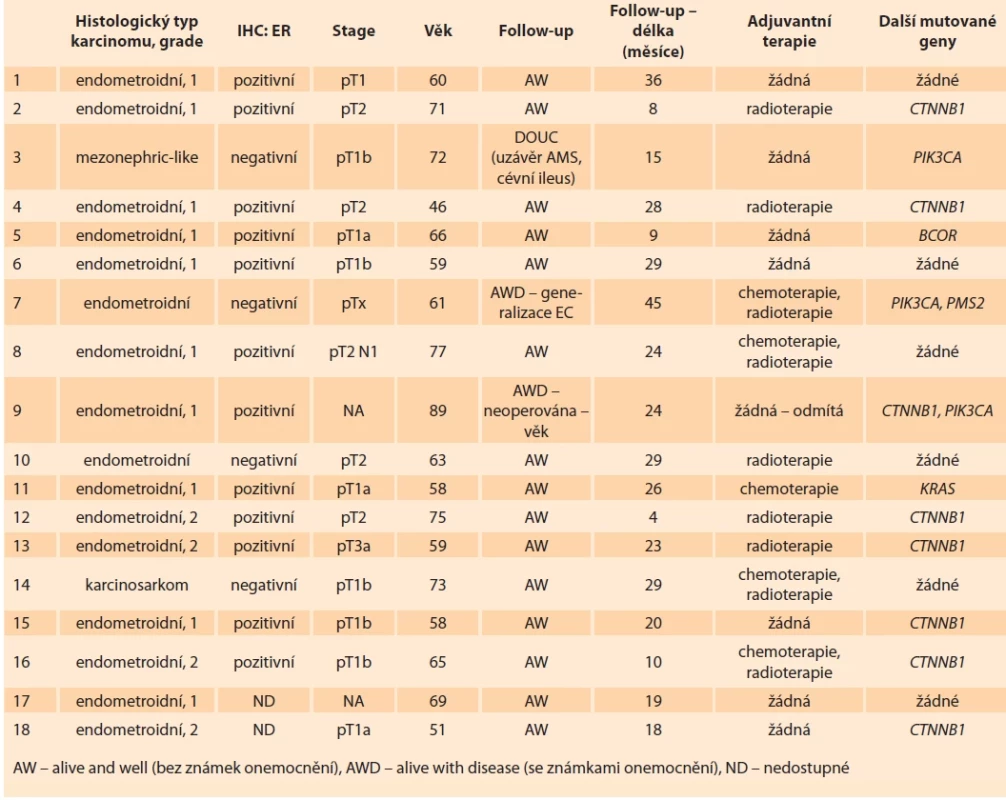
Pacientky s POLE mutovaným EK tvořily 6,6 % z celého souboru. Pacientky se známkami onemocnění (AWD – alive with dis ease, tři případy EK) vykazovaly: ve dvou případech inoperabilní nádor (z důvodu interních komorbidit a obezity, resp. věku spolu s pokročilostí nádorového onemocnění), v jednom případě se jednalo o EK prorůstající do retroperitonea, sigmatu, tenké kličky a břišní stěny, po chirurgickém výkonu s ponecháním lokálního rezidua a metastázy v lymfatické uzlině retroperitonea. Tato pacientka byla léčena adjuvantní chemoterapií a má po 37 měsících fol low - -up neměnnou reziduální drobnou metastázu, bez známek lokální progrese či generalizace. Čtyři případy vykazovaly charakteristiky tzv. multiple classifier endometriálního karcinomu, ve třech případech se jednalo o POLEmut-TP53mut karcinom a v jednom případě o POLEmut-MMRd karcinom. Všechny tři pacientky, které měly veden fol low-up jako „AWD“, vykazovaly charakteristiky „multiple classifier“ endometriálního karcinomu (blíže viz diskuze). Ve zbylém případě „multiple classifier“ (POLEmut-TP53mut/p53abn) EK byla pacientka bez známek onemocnění (délka fol low - -up 21 měsíců), stage tumoru byl pT2. Další charakteristiky „multiple classifier“ EK jsou zobrazeny v tab. 4.
Stage (pT) tumoru byl znám u 11 případů a jednalo se o pT1 (pT1a: šest případů, pT1b: jeden případ), pT2 (jeden případ) a pT3 (pT3a: dva případy, pT3b: jeden případ). Žádný z případů nebyl zařazen jako stage pT4, pN1 či pN2.
Hypermutované EK (MMR deficientní, typ 2)
Pacientky s hypermutovaným EK tvořily 31 % z celého souboru. Pacientky se známkami onemocnění (AWD) vykazovaly: inoperabilní nádor v jednom případě, lokální recidivu v jednom případě, metastatické postižení ve čtyřech případech (generalizace do plic ve dvou případech, nespecifikované metastatické postižení ve dvou případech). Šest pacientek nepodstoupilo chirurgický výkon z důvodu vysokého věku a komorbidit. Stage (pT) tumoru byl znám u 77 případů a jednalo se o pT1 (pT1a: 48 případů, pT1b: 19 případů), pT2 (šest případů) a pT3 (pT3a: tři případy, pT3b: jeden případ). Žádný z případů nebyl zařazen jako stage pN1, pN2 či jako pT4. Fokální imunohistochemická aberantní exprese s protilátkou p53 (tzv. subklonální exprese) korespondovala ve třech případech s „multiple classifier“ endometriálními karcinomy. V rámci hypermutované skupiny EK bylo osm případů určeno jako „multiple classifier“, v pěti případech se jednalo o hypermutované EK v asociaci s Lynchovým syndromem (5/8 (62,5 %) hypermutovaných EK asociovaných s Lynchovým syndromem vykazovalo „multiple classifier“ charakteristiky), ve zbylých třech případech šlo o sporadické hypermutované EK. Fol low-up byl v rámci „multiple classifier“ EK dostupný u čtyř pacientek, dvě pacientky byly bez známek onemocnění, zbylé dvě měly generalizovaná onemocnění s metastázami.
EK bez specifického molekulárního profilu (NSMP, „copy number low“, typ 3)
Pacientky s EK bez specifického molekulárního profilu tvořily 50,7 % z celého souboru. Pacientky se známkami onemocnění (AWD) vykazovaly: inoperabilní nádor v jednom případě, lokální recidivu v jednom případě, metastatické postižení ve třech případech. Dvě pacientky nepodstoupily chirurgický výkon z důvodu vysokého věku/komorbidit. Stage tumoru byl znám u 101 případů a jednalo se o pT1 (pT1a: 57 případů, pT1b: 24 případů), pT2 (12 případů) a pT3 (pT3a: pět případů, pT3b: tři případy). Žádný z případů nebyl zařazen jako stage pN1, pN2 či jako pT4. Nejčastější molekulární abnormalitou byla mutace genu PTEN (44 % v rámci NSMP), následovaly PIK3CA (30 %), ARID1A (21 %) a KRAS (9 %). Padesát osm případů bylo dodatečně vyšetřeno na přítomnost amplifikace 1q32. Třicet (51,7 %) případů vykazovalo amplifikaci 1q32.1, zbylých 28 případů tyto abnormality postrádalo. Ve 18 případech (60 %) se amplifikace 1q32.1 vyskytla v PTEN-wild type EK. V této podskupině byla dále imunohistochemicky vyšetřena exprese estrogenových receptorů. Šestnáct případů bylo imunohistochemicky analyzovatelných, ve 12 případech byla nádorová populace s estrogenovými receptory pozitivní, čtyři případy byly negativní (ve třech případech se jednalo o agresivní histologický subtyp, což koresponduje s publikovanými poznatky [9], v jednom případě šlo o endometroidní karcinom grade 1). Detailní výčet klinicko-patologických znaků této podskupiny tumorů je shrnut v tab. 5. Šestnáct případů bylo PTEN-wild type bez přítomné amplifikace 1q32.1, v 10 případech byla amplifikace 1q32.1 detekována u PTEN mutovaných EK a ve 12 případech se jednalo o PTEN mutovaný EK bez amplifikace 1q32.1.
TP53 mutované EK („copy number high“)
Pacientky s TP53 mutovanými EK tvořily 11,1 % z celého souboru. Pacientky se známkami onemocnění (AWD) vykazovaly: inoperabilní nádor v jednom případě, metastatické postižení v pěti případech. Stage tumoru (pT) byl znám u 19 případů a jednalo se o pT1 (pT1a: osm případů, pT1b: šest případů), pT2 (dva případy), pT3 (pT3a: jeden případ, pT3b: dva případy). Žádný z případů nebyl zařazen jako stage pN1, pN2 či jako pT4.
Diskuze
Publikace tzv. Genomového atlasu nádorů (TCGA) v roce 2013 představovala iniciační moment ve studiu molekulárně genetického podkladu endometriálních karcinomů, a přestože se výzkum dal do pohybu velmi intenzivně již v minulé dekádě, nejspíše jsme stále ve fázi raného vědeckého porozumění v této oblasti. TCGA rozdělil EK do čtyř v úvodu zmíněných molekulárních skupin na základě celogenomového sekvenování [1]. Vzhledem k potřebě zavádět molekulární klasifikaci EK do praxe je snaha o ekonomickou dostupnost tohoto procesu. Proběhlo několik studií zabývajících se tímto aspektem [10–12] a na základě jejich výsledků byl navržen široce používaný postup vyšetření čítající v prvním kroku molekulární vyšetření genu POLE [pomocí Sangerovského sekvenování genu POLE či sekvenováním exonukleázové domény genu POLE (exony 9–14) ] a následně IHC vyšetření MMR proteinů a p53 (doporučený dia gnostický algoritmus dle ESMO, schéma 1 [6]).
V ČR panuje odborná shoda v nutnosti integrace molekulární klasifikace EK do praxe. Dia gnostický postup doporučovaný aktuálně v ČR kopíruje doporučený dia gnostický algoritmus dle ESMO z roku 2022 [6]. Doporučuje se testovat definitivní materiál (ve většině případů jím je hysterektomie), indikace k vyšetření by měla probíhat na základě žádosti klinika z komplexního onkologického centra (KOČ) či onkogynekologického centra [8]. Testování by mělo být umožněno všem laboratořím patologie, které jsou součástí instituce se statusem KOČ či onkogynekologického centra nebo v laboratořích s přímou návazností na tyto instituce (referenční laboratoře pro prediktivní dia gnostiku se zavedenými, zvalidovanými a akreditovanými příslušnými laboratorními postupy umožňujícími plnohodnotnou molekulární klasifikaci EK dle doporučeného algoritmu) [8].
Ve FN Plzeň a v Bioptické laboratoři, s. r. o., se molekulární klasifikace EK mírně odchyluje od výše zmíněných doporučovaných dia gnostických algoritmů. Molekulární klasifikaci provádíme reflexně u všech endometriálních karcinomů. Klasifikace je provedena většinou již z materiálu z kyretáže, vzhledem k adekvátnější fixaci vzorku a nezřídka většímu objemu nádorové tkáně. Pro molekulární analýzu nádorů indikujeme výhradně vyšetření NGS za použití „customizovaného Gyncore panelu“ navrženého speciálně pro molekulární klasifikaci EK. Gyncore panel zahrnuje analýzu mutací 18 relevantních genů (podrobněji viz výše). Ačkoli je pro molekulární klasifikaci EK považována jako dostatečná analýza mutace genu POLE a vyšetření statusu ostatních markerů (MMR proteiny, p53) se dle doporučení provádí pouze imunohistochemicky, z vědeckých poznatků [13] i z našich osobních zkušeností vyplývá, že analýza vícečetných relevantních genů pomocí metody NGS má v této fázi vývoje praktických zkušeností s převedením molekulárního testování EK do praxe své opodstatnění.
Převážná většina EK může být klasifikována na základě přítomnosti jednoho molekulárního klasifikačního znaku. Existuje malá, avšak klinicky významná podskupina nádorů (tvoří 3–6 % molekulárně klasifikovaných EK [10,12,14,15]), která nese více než jeden klasifikační znak a označuje se termínem „multiple classifier“ [13]. Jedná se o EK s POLE mutací (POLEmut) a současně TP53 mutací/p53 abnormalitou (TP53mut/abn), POLEmut a MMR deficiencí (MMRd), MMRd a současnou TP53mut/abn (tzv. double classifier) či EK s POLEmut a současně TP53mut/abn a MMRd (tzv. triple classifier). Aktuálně panuje konsenzus, že u nádorů s patogenní mutací genu POLE je tato mutace nadřazena všem ostatním abnormalitám a takové tumory by se měly klasifikovat jako POLEmut [16]. TP53 mutace/p53 abnormality a/nebo MMR deficience jsou považovány pouze za doprovodné znaky přítomné pravděpodobně z důvodu obrovského množství mutací v těchto nádorech a dle aktuálních poznatků nemají klinický význam. Management těchto pacientek se v současné době řídí přítomností patogenní POLE mutace [13,16]. U případů, které byly analyzovány pouze Sangerovskou sekvenací POLE genu, která má nižší analytickou senzitivitu než NGS vyšetření [13], může být patogenní mutace genu POLE nedetekována a EK může být na základě přítomnosti p53 abnormality/MMR deficience chybně zařazen do TP53mut (typ 4) /hypermutovaných EK (MMRd, typ 2). Obdobně je u pacientek s MMRd karcinomy se současnou p53 aberantní IHC expresí správné zařazení do skupiny prováděno na základě MMR deficience, která je považována za dominantní znak, a takové nádory se správně klasifikují jako hypermutované (MMRd, typ 2) [13]. U „multiple classifier“ EK s doprovodnou (passenger) mutací genu TP53 je často aberantní IHC exprese přítomna ve formě tzv. subklonální exprese (fokální aberantní IHC exprese p53). Interpretace imunohistochemického vyšetření s protilátkou p53 bývá často obtížná a molekulární analýza alterace genu TP53 zaručí přesnější zařazení nádoru. Jelikož bylo opakovaně doloženo agresivní bio logické chování TP53mut EK [1,12,14,17,18], je u takových tumorů indikace k eskalaci léčby [2]. TP53mut EK navíc jako jediné v rámci čtyř molekulárních skupin profitují z kombinace chemo - a radioterapie [2]. Chybné zařazení tumoru jako TP53mut má tudíž pro pacientku neblahé následky. V našem souboru se vyskytlo celkem 12 případů „multiple classifier“ endometriálních karcinomů (tři případy POLEmut/TP53mut, jeden případ POLEmut/MMRd, osm případů MMRd/TP53mut) a lze zde poukázat na určité zajímavé aspekty (tab. 4). V rámci POLEmut skupiny EK žádné pacientky se „single classifier“ POLEmut EK nevykazovaly známky onemocnění, zatímco tři čtvrtiny „multiple classifier“ (dva případy POLEmut/TP53mut a jeden případ POLEmut/MMRd) měly lokálně pokročilý nádor, v jednom případě navíc se vzdálenými stacionárními (neprogredujícími) metastázami. Obdobně u skupiny MMRd/TP53mut měly dvě pacientky (fol low-up byl dostupný u čtyř pacientek) metastatické onemocnění. Většina MMRd/TP53mut nádorů (5/8; 62,7 %) se vyskytovala u pacientek s Lynchovým syndromem. Ačkoli je ke spolehlivým závěrům jistě třeba větších studií s delší dobou fol low-up (průměrný fol low-up u této skupiny EK v naší studii je 24,7 měsíců), z našich dat vyplývá, že „multiple classifier“ endometriální karcinomy mají potenciál chovat se agresivně, a jejich kategorizace jako POLEmut EK s deeskalací léčby tudíž nemusí být bezpečná. U MMRd/TP53mut nádorů je navíc pravděpodobně tendence výskytu ve spojitosti s Lynchovým syndromem.
V rámci molekulární klasifikace EK je zásadní rozpoznat patogenní POLE mutaci od nepatogenní, která nezpůsobuje ultramutovaný fenotyp nádoru, nemá prognostický význam a nedovoluje EK zařadit jako POLEmut. Nepatogenní POLE mutace se vzhledem k vysoké mutační náloži většinou nachází ve skupině MMR deficientních nádorů (hypermutovaných) jako sekundární genetická událost, s odpovídajícím bio logickým chováním EK této skupiny. Aktuálně je známo 12 mutací genu POLE, které jsou prokazatelně patogenní [16,19]. Toto spektrum se nepochybně bude dále rozšiřovat. Pouze NGS vyšetření je schopné (podle návodu Leon-Castillové et al. [16]) klasifikovat POLE mutace nejasného významu jako patogenní, či nepatogenní. V naší laboratoři se tato klasifikace provádí následným NGS vyšetřením nádorů za použití panelu TruSight Oncology 500 (Illumina) obsahujícího 523 „cancer-relevantních genů“ [20]. Sangerovské sekvenování odlišení patogenní od nepatogenní POLE mutace neumožňuje. V našem souboru je obsaženo 20 endometriálních karcinomů s POLE mutací. Většina případů (n = 18) byla dia gnostikována na základě detekce jedné ze známých patogenních mutací a takové tumory byly kategorizovány jako POLEmut EK (typ 1). Ve dvou případech byla POLE mutace rozpoznána jako mutace neznámého významu a k určení její přesné povahy bylo zapotřebí následné NGS vyšetření. V obou případech byla povaha mutace vyhodnocena jako nepatogenní a tyto EK byly následně zařazeny do hypermutované skupiny (typ 2). Rozpoznání EK jako POLEmut je pro pacientku zcela zásadní. Přes často velmi alarmující morfologii těchto tumorů je prokázána jejich vynikající prognóza a u low-stage (stage I, II dle FIGO) nádorů není tudíž indikována adjuvantní terapie [6,21]. Vzácné pokročilejší případy POLEmut jsou dle studií adepty k imunoterapii check-point inhibitory (v ČR zatím není tato léčba schválena) [22–25].
V našem souboru máme tři pacientky s pokročilým POLEmut tumorem. Jak je zmíněno výše, ve všech případech se jedná o „multiple classifier“ endometriální karcinomy. Žádná z pacientek se „single classifier“ POLEmut EK nejeví známky onemocnění, což podporuje stanovisko ESMO [6] a FIGO 2023 [7] o bezpečnosti deeskalace léčby u low-stage POLEmut nádorů (naše případy měly stage pT1–2).
Komlexní genetické testování má dále vliv nejen na molekulární klasifikaci jako takovou, ale v určitých případech může mít rovněž prediktivní význam. Velká část EK v rámci skupiny „bez specifického molekulárního profilu“ nese genetické abnormality v PI3K/AKT/mTOR signální cestě, především se jedná o inaktivaci tumor supresorového genu PTEN (v naší sestavě přítomnou u 44 % NSMP) a mutace genu PI3KCA (u 30 % našich případů), které jsou terapeuticky ovlivnitelné mTOR inhibitory, popřípadě CDK4/6 inhibitory [26–29]. V našem souboru byla PIK3CA mutace zastoupena ve 40 EK v rámci skupiny NSMP, avšak pouze v sedmi případech (17,5 %) jakožto jediná molekulární abnormalita. Ve většině případů byla doprovázena mutací alespoň jednoho dalšího genu s potenciálně onkogenním účinkem (PTEN, CTNNB1, ARID1A, KRAS, BCOR, PMS2), což v překladu do klinické praxe může znamenat možný efekt kombinované terapie [27]. U pacientek s EK mutovaném v genu CTNNB1 může mít dle recentních studií efekt terapie inhibitory Wnt/b-catenin signální dráhy [30], bevacizumabem [31], everolimem a letrozolem [26]. EK v rámci skupiny TP53 mutovaných EK (typ 4) mohou nést somatické či germinální mutace v genech BRCA1/2. Případná detekce germinální mutace BRCA1/2 genu má, vzhledem k syndromatické asociaci charakterizované zvýšeným rizikem k rozličným nádorovým onemocněním, významný vliv na management pacientky a jejich příbuzných. Ve skupině TP53 mutovaných EK se dále mohou vyskytovat karcinomy s HER2 aberací/mutací genu ERBB2, s případnou možností léčby trastuzumabem a podobnými preparáty, jako je tomu u karcinomů prsu (tato léčba rovněž není v současné době pro ČR schválena). Povědomí o přítomnosti genových alterací s prediktivním významem, případně výskytu vícečetných onkogenních „driverů“ v rámci jednoho tumoru, má význam z hlediska volby případné cílené (cílené kombinované) terapie a může ho být dosaženo pouze komplexním genetickým testováním.
Závěr
Molekulární klasifikace endometriálních karcinomů se stává nedílnou součástí dia gnostické praxe. Ačkoli doporučený dia gnostický algoritmus zahrnuje testování genu POLE Sangerovským sekvenováním a vyšetření dalších relevantních parametrů imunohistochemicky, domníváme se, že imunohistochemické vyšetření v kombinaci s NGS vyšetřením je v mnoha ohledech nezastupitelné. Jednak umožňuje spolehlivou klasifikaci tzv. „multiple classifier“ endometriálních karcinomů, u nichž je v této fázi vývoje nepostradatelný sběr dat k určení jejich bio logického chování a správného zařazení. Dále je NGS vyšetření nezbytné ke spolehlivé klasifikaci POLE mutovaných EK, jejichž detekce má vzhledem k výborné prognóze rovněž výrazný ekonomický dopad (možnost ustoupení od adjuvantní terapie u „low-stage“ nádorů). V neposlední řadě se díky NGS vyšetření daří odhalovat komplexní genetické pozadí a onkogenní „drivery“ jednotlivých EK, zvláště v rámci skupiny bez specifického molekulárního profilu, kde se management pacientek doposud řídí „tradičně“, tzn. dle histologického typu, grade a stage nádoru. Ačkoli cílená terapie není pro tyto tumory doposud schválena, tato data jsou nezbytným podkladem pro výzkum léčebných schémat tohoto typu nádorů.
Zdroje
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2024 Číslo 5
-
Všechny články tohoto čísla
- Výhody sekvenování nové generace (NGS) v molekulární klasifi kaci endometriálních karcinomů – naše zkušenosti s 270 případy
- Rečové schopnosti u chlapcov s poruchou autistického spektra v súvislosti s reprodukčným zdravím matky, endokrinnými disruptormi a typom pôrodu
- Výsledky indukce porodu vaginálním misoprostolem u vysoce rizikových těhotenství v terciárním centru v metropolitní oblasti města Rio de Janeiro v Brazílii
- Hodnocení cytokinového imunobarvení u ovariálních novotvarů a endometriomů
- Vztah mezi endometriózou a polymorfi zmem genu pro vaspin RS2236242
- Úspěšně dokončená gravidita v ponechané děloze u pacientky po jednostranné hysterektomii při uterus duplex
- Trizómia chromozómu 16 mimikujúca hydatidóznu molu
- Spontánní a postintervenční regrese HPV infekce děložního čípku
- Těhotenská intrahepatální cholestáza
- Interlabiální útvary u novorozených dívek
- Péče o těhotenství a perinatální výsledky u těhotných žen se zavedeným shuntem pro hydrocefalus
- Vrozené trombofi lní stavy a riziko venózního tromboembolizmu u žen užívajících hormonální antikoncepci
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Těhotenská intrahepatální cholestáza
- Spontánní a postintervenční regrese HPV infekce děložního čípku
- Výhody sekvenování nové generace (NGS) v molekulární klasifi kaci endometriálních karcinomů – naše zkušenosti s 270 případy
- Vrozené trombofi lní stavy a riziko venózního tromboembolizmu u žen užívajících hormonální antikoncepci
